epilepsija
Sinonīmi plašākā nozīmē
- Grandioza laika konfiskācija
- Epilepsijas lēkmes
- Ikdienas fit
Angļu: epilepsija
ievads
Vārds epilepsija nāk no senās grieķu valodas epilepsiskas nozīmē "sagrābšana" vai "uzbrukums". Epilepsija ir klīnisks attēls, kuru, stingri sakot, var raksturot kā tādu, ja vismaz tāds ir epileptiskais uzbrukums - Krampji - notiek ar epilepsijai raksturīgiem atradumiem EEG un vai Smadzeņu MRkas norāda uz paaugstinātu turpmāku epilepsijas lēkmju iespējamību.
Zem epilepsija var saprast dažādus simptomus, kas saistīti ar Muskulatūra (motorizēts), no Sajūtas (maņu), no Korpuss (veģetatīvi) vai psihe (garīgi), kas rodas neparastas uzbudinājuma un Uzbudinājuma izplatīšanās nervu šūnās smadzenēs rodas vairāk nekā vienu reizi. Šie simptomi ir apkopoti kā "Krampji“.

Atkarībā no epilepsijas veida tā var būt, piemēram ritmiski raustīšanās vai Krampjveida muskuļu grupas, sviedri, Ožas traucējumi, Asinsspiediena paaugstināšanās, Paaugstināta siekalošanās, mitrināšana, tirpšana, sāpes vai halucinācijas nāc.
Epilepsijas gadījumā ne vienmēr ir kāds iepriekš identificējams izskaidrojums tam, kad notika krampji, piemēram, a Encefalīts, saindēšanās vai rētas smadzenes. Tomēr ir dažādi cēloņi, kas veicina epilepsijas rašanos.
biežums
Epilepsija ir izplatīta slimība. Tikai Vācijā no tā cieš apmēram 0,5%, kas skar apmēram 400 000 cilvēku. Katru gadu 50 cilvēki no 100 000 iedzīvotāju saslimst ar krampju traucējumiem. Jaunu gadījumu īpatsvars ir īpaši augsts bērniem un pusaudžiem.
Apmēram 3–5% visā pasaulē cieš no epilepsijas.Bērniem ar vienu no vecākiem, kas cieš no ģenētiskās epilepsijas, krampju traucējumu iespējamība ir līdz 4%, kas ir astoņkārtīgs riska pieaugums salīdzinājumā ar vispārējo populāciju. Arī simptomātiskas epilepsijas gadījumā pirmās pakāpes radiniekiem tika novērota pastiprināta gatavība krampju traucējumiem.
Vai epilepsija ir iedzimta?
Tagad tiek pieņemts, ka vairums epilepsijas slimību ir balstītas uz ģenētisku noslieci, kuru var mantot. Tas attiecas ne tikai uz epilepsijas idiopātiskajām formām, kuras gandrīz vienmēr ir ģenētiskas, bet arī uz simptomātisku epilepsiju, kā tas vienmēr tika pieņemts līdz šim.
Pēdējos izraisa smadzeņu bojājumi skābekļa trūkuma, iekaisuma procesu vai negadījumu rezultātā. Tomēr jaunākie pētījumi liecina, ka lielākajai daļai pacientu, kuriem šāda smadzeņu bojājuma rezultātā ir epilepsija, ir arī ģenētiska nosliece. Ģimenēs, kurās viens cilvēks cieš no epilepsijas, var uzņemties nedaudz paaugstinātu risku visā ģimenē, neatkarīgi no epilepsijas veida.
Risks, ka viens no vecākiem nodos esošo epilepsiju bērniem, ir aptuveni 5%, ja tā ir idiopātiska apakšveidlapa, tā ir pat 10%. Ja tiek ietekmēti abi vecāki, pārejas varbūtība ir 20%.
cēloņi
Šeit epilepsijas cēlonis ir sadalīts trīs kategorijās. Pastāv idiopātiska epilepsija, kas raksturo iedzimtu, t.i., ģenētisku cēloni. Piemēram, mutācija jonu kanālā smadzenēs var pazemināt krampju slieksni. Pastāv arī simptomātiska epilepsija, kurā strukturālie un / vai vielmaiņas (metabolisma) iemesli var izskaidrot epilepsiju.
Kas iekļauj:
- Smadzeņu audu ievainojumi vai kroplības
- Metastāzes
- Smadzeņu audzēji
- Elektrolītu nobraukšana no sliedēm
- Hipo vai liekā cukura daudzums
- Traumatisks smadzeņu ievainojums
- Infekcijas (meningokoki, masalas, C hepatīts, TBE vīruss utt.)
- Metabolisma slimības
- Asinsvadu malformācijas
Trešais ir kriptogēna epilepsija, kurā ir simptomātiski krampju traucējumi, ja nav atrasti pierādījumi par pamata slimību.
Turklāt ir arī epilepsiju izraisoši faktori, kas veicina īpašu epilepsijas lēkmi, ja ir tendence uz krampjiem.
Tie ietver:
- Narkotikas
- Drudzis (febrili krampji bērniem)
- miega trūkums
- alkohols
- Narkotikas, piemēram, teofilīns, tricikliskie antidepresanti, penicilīni (antibiotikas)
- Mirgojoša gaisma
- psiholoģiskie faktori.
Epilepsija un stress
Cik lielā mērā stress palielina epilepsijas lēkmes iespējamību, vēl nav pilnībā noskaidrots. Tomēr ir skaidrs, ka šī faktora nozīmīgums dažādiem cilvēkiem ir atšķirīgs. Piemēram, daži cilvēki saka, ka stress viņiem ir vissvarīgākais izraisošais faktors un krampjus viņi saņem tikai stresa situācijās.
Īpaši tas bija redzams pacientiem, kuriem epilepsijas fokuss ir īslaicīgā daivā. Savukārt citi pētījumi ir parādījuši, ka pareizajā daudzumā esošais stress var pozitīvi ietekmēt slimības gaitu un samazināt krampju risku. Lielākā daļa epileptiķu savas slimības laikā iemācās labi novērtēt, cik lielā mērā stress viņiem ir vai nav izraisošs faktors.
Narkotiku epilepsija
Tagad ir pierādīts, ka narkotikas var būt epilepsijas lēkmes izraisītājs. Tas attiecas ne tikai uz cilvēkiem, kuri jau cieš no epilepsijas, bet arī uz veseliem cilvēkiem, kuriem šādu uzbrukumu pēc tam dēvē par neregulāru uzbrukumu. Bet ne tikai narkotiku lietošana var izraisīt krampju lēkmes, bet arī atsaukšanu no tām.
Galvenokārt amfetamīns (ātrums) ir saistīta ar ievērojami paaugstinātu krampju risku. Tādējādi cilvēkiem, kuri cieš no epilepsijas, stingri ieteicams nelietot narkotikas. Ja pirms epilepsijas diagnozes jūs jau bijāt atkarīgi no narkotikām, noteikti parunājiet ar neirologu par šo tēmu, lai pārrunātu, kā rīkoties.
Krampju veidi
Ir daudz dažādu klasifikācijas veidu. Viens klasifikācijas mēģinājums nāk no Starptautiskās epilepsijas līgas. Slimība ir sadalīta fokālos, vispārinātos, neklasificējamos epilepsijas lēkmes. Fokālās epilepsijas gadījumā ir vēl viens apakšnodalījums, kas atkarīgs no cilvēka apziņas stāvokļa.
Tātad var nošķirt vienkāršu fokusu (ar izpratni) un kompleksu fokusu (bez izpratnes).
Galvenokārt ģeneralizētas epilepsijas ir slimības, kurās vienlaikus tiek skartas abas puslodes. Pacienti cieš no samaņas pasliktināšanās un parasti pēc pamošanās neko nevar atcerēties. Neklasificējamie krampji ietver visus krampjus, kurus nevar klasificēt nevienā citā kategorijā.
Pastāv arī tā sauktais status epilepticus. Tās ir lēkmes ātri pēc kārtas, bez pauzes (atveseļošanās) starp tām. Status epilepticus var būt fokāls, t.i., ierobežots ar smadzeņu daļu, un tam jābūt vismaz 20 minūtēm, lai to definētu kā tādu.
Ģeneralizētu epilepsijas lēkmi, kas ilgst vairāk nekā 5 minūtes, sauc arī par status epilepticus. Šis klīniskais attēls jāārstē pēc iespējas ātrāk, jo pastāv nāves risks.
Vienlaicīgi simptomi
Pacientiem, kuriem ir epilepsija, simptomu parasti nav. Tomēr šo laiku bez simptomiem pārtrauc atkārtotas epilepsijas lēkmes, kuras var saistīt ar visdažādākajām simptomu zvaigznājām. Pamatā ir daudz dažādu epilepsijas veidu, katrs no tiem ir saistīts ar dažādiem simptomiem. Lielākā daļa skarto cilvēku ziņo par tā saucamajām aurām, kas notiek īsi pirms akūta uzbrukuma. Tās var papildināt ar apspiešanas sajūtu, sāpēm vēderā, maņu izmaiņām un karstām zibspuldzēm, un tās pašas par sevi ir krampji, kas tomēr rada tikai subjektīvus simptomus.
Precīza šo simptomu nopietnība un laiks ir atkarīgs no epilepsijas fokusa atrašanās vietas, un tie ir revolucionāri epilepsijas diagnozē. Turklāt daudzi pacienti apraksta, ka neilgi pirms uzbrukuma viņiem vairs nav skaidru domu. Šobrīd viņi novērotājiem šķiet ļoti apātiski. Tomēr daži pacienti sūdzas par tādiem simptomiem kā galvassāpes, reibonis vai trauksme ilgi pirms uzbrukuma. Šo fāzi sauc par prodromālo fāzi.
Cilvēki, kuri ilgstoši cieš no šīs slimības un jau ir cietuši no vairākiem krampjiem, parasti var ļoti labi novērtēt šos simptomus un pēc tam jau iepriecina, ka nākamajās dienās draud uzbrukums. Tomēr pat laikā starp diviem uzbrukumiem daži pacienti ziņo par dažiem simptomiem, kas var rasties. Tie ietver galvassāpes, paaugstinātu uzbudināmību, garastāvokļa svārstības un mānijas depresiju.
Jūs varētu interesēt arī tēma: Epilepsijas simptomi
diagnoze
Pēc epilepsijas lēkmes ir jāveic rūpīga pārbaude. Tas pārbauda, vai ir palielināta iespējamība, ka varētu rasties vairāk konfiskāciju. Ģenētiskie cēloņi, kā arī strukturālie un metabolisma iemesli tiek rūpīgi pārbaudīti un, ja iespējams, diagnosticēti vai izslēgti.
Diagnozes struktūra ir šāda:
Ir jānosaka krampju veids, tāpēc svarīga ir detalizēta diskusija.
Kad, kur, cik bieži notika epilepsijas lēkme?
Vai bija aizdomas par sprūdu?
Vai jūs joprojām bijāt pie samaņas?
Vai viss ķermenis raustījās, vai tikai viena ķermeņa daļa?
Šie un citi jautājumi tiek uzdoti. Diagnoze ietver arī sākuma vecumu, jo dažādās vecuma grupās ir dažādi epilepsijas cēloņi. Piemēram, ja pieaugušajam ir krampji, tas, visticamāk, ir simptomātisks, piemēram, smadzeņu audzējs, iekaisums utt.
Pusaudžiem ģenētiski lēkmes mēdz parādīties priekšplānā. EEG atklājumi, kā arī attēlveidošanas atklājumi, izmantojot galvas datortomogrāfiju un galvas magnētiskās rezonanses tomogrāfiju, ir svarīgas diagnozes sastāvdaļas.
Izmantojot EEG, svarīgus krampju attīstības cēloņus bieži var izfiltrēt. Tomēr nedrīkst aizmirst, ka daudzos gadījumos EEG uzbrukuma laikā var būt pilnīgi normāla.
Smadzeņu CT un MRI ir daļa no sākotnējās pārbaudes, lai izslēgtu iespējamos simptomātiskos cēloņus. Turklāt centrālās nervu sistēmas iekaisuma procesi var izraisīt epilepsiju, tāpēc, ja ir klīniskas aizdomas, jāveic CSF punkcija.
Atsevišķu aizdomu gadījumā tiek veikta ar orgānu saistīta ("iekšēja") diagnoze. Jo īpaši tiek pārbaudīti tādi provokācijas faktori kā alkohols, narkotikas, drudzis un citi faktori, piemēram, hipoglikēmija un liekā cukura koncentrācija.
Lasiet vairāk par tēmu: Epilepsijas diagnoze
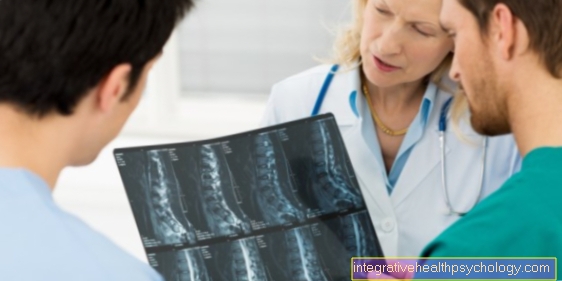
Ko jūs varat redzēt epilepsijas pacientu MRT?
MR ir viena no standarta diagnostikas metodēm, kuras gandrīz vienmēr tika veiktas pēc pirmās epilepsijas lēkmes parādīšanās. Šī attēlveidošanas procedūra var, piemēram, noteikt smadzeņu bojājumus, kas var izraisīt epilepsiju. Turklāt dažos gadījumos jūs varat redzēt arī izmaiņas, ko izraisīja iepriekšējā krampji. Pēdējos galvenokārt raksturo paaugstināta kontrasta absorbcija vai asinsrites traucējumi.
Smadzeņu struktūras izmaiņas var noteikt MRI, īpaši fokālās epilepsijas klātbūtnē, tas ir, tās rodas no īpaša epilepsijas fokusa. Turklāt MRI var redzēt noteiktu smadzeņu struktūru, piemēram, hipokampu, pārkaļķošanos, kas var būt arī norāde uz noteiktām epilepsijas formām.
ārstēšana
Epilepsijas zāļu terapijā vispirms ir jānošķir divas grupas. No vienas puses, ir zāles, kuras katru dienu jālieto skartajiem, un tās darbojas kā profilakse, lai izvairītos no krampjiem. No otras puses, tiek lietotas zāles, kas paredzētas akūtiem gadījumiem, t.i., tās jālieto neilgi pirms uzbrukuma.
Ārstu vispārējais mērķis ir panākt krampju brīvību, labojot simptomātiskos faktorus vai izmantojot labi kontrolētu zāļu terapiju. Kādas zāles lieto, ir atkarīgs no krampju veida. Profilaktiskās zāles ir sagrupētas kā tā sauktie pretkrampju līdzekļi. Tagad šajā zāļu grupā ir vairāk nekā 20 dažādu aktīvo sastāvdaļu, katrai no tām ir atšķirīgs darbības spektrs un saistītas ar dažādām blakusparādībām.
Vissvarīgākās "pretkrampju" zāles ir: Karbamazepīns, gabapentīns, lamotrigīns, levetiracetāms, okskarbazepīns, topiramāts, valproiskābe.
Fokālās epilepsijas galvenokārt ir Lamotrigīns un Levetiracetāms izrakstīta, vispārinātā epilepsijā drīzāk valproīnskābe vai Topiramate. Retiem individuāliem uzbrukumiem, t.i., mazāk nekā 2 uzbrukumiem gadā, zāles netiek parakstītas.
Papildinformāciju lasiet šeit: Valproīnskābe.
Precīza šo zāļu deva un iespējamā kombinācija tiek individuāli pielāgota katram pacientam, jo ir atšķirīgi terapeitiskie fokusi. Tomēr var būt, ka slimības gaitā ir jāizmēģina dažādas zāles, jo ne visi uz šīm zālēm reaģē vienlīdz labi. Pirmo zāļu terapija nodrošina pastāvīgu krampju atbrīvošanos tikai aptuveni 50% pacientu. Ja pacients lieto pareizos medikamentus, tas parasti pacientam jālieto visu mūžu.
Pretējā gadījumā ir svarīgi, lai zāles tiktu lietotas regulāri, kā arī tās rūpīgi kontrolētu un uzraudzītu.
Pārtraucot pretkrampju zāļu lietošanu, tas jālieto lēnām. Tas nozīmē: sākumā jāievada neliela deva, kuru laika gaitā palielina, līdz tiek sasniegta vēlamā koncentrācija asinīs. Veicot uzraudzību, galvenā uzmanība tiek pievērsta asins vērtībām, jo tās ir viegli pārbaudīt, un var noteikt arī narkotiku daudzumu organismā un tā koncentrāciju.
Tikai pēc trīs gadus ilgas krampju brīvības ar normālu EEG rezultātu var apsvērt narkotiku ārstēšanas izbeigšanu. Būtu jāveic pakāpeniska samazināšanās.
Ķirurģiski pasākumi būtu jāapsver tikai tad, ja neviena vai vairāku zāļu terapija nebija veiksmīga. Esoša izolēta smadzeņu zona, kas izraisa epilepsiju, ir vēl viena prasība. Turklāt operācijas laikā neviens smadzeņu apgabals, kas veic svarīgas funkcijas, nevar tikt ievainots vai noņemts. Ja krampju traucējumi ir izteikti un balstās uz lielāku smadzeņu zonu, daļēju smadzeņu noņemšanu (smadzeņu amputāciju) var uzskatīt par pēdējo iespējamo risinājumu.
Gatavojoties ķirurģiskai ārstēšanai, jāveic EEG un attēlveidošana, izmantojot datortomogrāfiju, lai precīzi atrastu uzbrukuma fokusa vietu. Laika daivas epilepsijas perēkļi ir īpaši piemēroti ķirurģiskai terapijai.
Ja ir akūts uzbrukums, epilepsijas lēkmi vispirms ārstē ar benzodiazepīniem. Šīs aktīvo sastāvdaļu grupas pazīstamākie medikamenti ir Tavor un Valium. Ja šie līdzekļi nedod vēlamos panākumus, rezerves ir pieejamas citas zāles, piemēram, fenitoīns vai klonazepāms.
Papildus ārstēšanai ar narkotikām ir arī vispārīgi dzīves pasākumi, kas jāievēro. Liela daļa miega un atturēšanās no alkohola ir tikpat liela daļa no tā, kā transportlīdzekļa vadīšanas aizliegums.
Tomēr šeit ir savi noteikumi: autovadītāja apliecība tiek piešķirta, ja personai divus gadus nav bijusi krampju lēkme, tai nav patoloģiskas EEG un narkotiku ārstēšanu regulāri pārbauda ārsts.
Turklāt epilepsija ietekmē profesiju vai profesijas izvēli. Mašīnistiem vai lokomotīvju vadītājiem, kā arī tiem darbiniekiem, kuriem nepieciešami kāpšanas kāpnes un sastatnes, jāapsver darba maiņa.
Lasiet vairāk par tēmu: Zāles epilepsijas ārstēšanai
Status epilepticus terapija
Tā kā status epilepticus ir dzīvībai bīstama situācija, tas jāārstē pēc iespējas ātrāk. Tas tiek darīts, izmantojot adatu, kas tiek ievietota vēnā Benzodiazepīns dots. Ja tam nav spazmolītiska efekta, tas vispirms rīkosies Valproāts un pēc tam strādāja ar anestēzijas zālēm fenitoīnu.
Pirmā palīdzība epilepsijas lēkmes gadījumā
Tā kā aptuveni 8% iedzīvotāju kādā dzīves posmā cieš no epilepsijas lēkmes, ir jēga uzzināt par pirmās palīdzības pasākumiem šajā situācijā. Epilepsijas lēkme novērotājiem parasti izskatās ļoti biedējoša, un ātri tiek izsaukts neatliekamās medicīniskās palīdzības ārsts, kas ir absolūti pareizi. Gandrīz visos gadījumos epilepsijas lēkmi pavada visas muskulatūras spazmas, kas izraisa nekontrolētu ķermeņa raustīšanos.
Bieži tiek mēģināts savaldīt pacientu, lai apspiestu šo raustīšanos. Tomēr no tā vajadzētu izvairīties par katru cenu, jo krampju laikā ķermenis attīsta tik lielu spēku, ka locītavas vai salauzti kauli var izmežģīties. Turklāt nevajadzētu mēģināt kaut ko iespiest starp skartās personas zobiem, jo tas var salauzt žokļa kaulu.
Šāda uzbrukuma gadījumā pirmās palīdzības sniedzēji parasti var darīt tikai daudz, kā savlaicīgi veikt ārkārtas izsaukumu un iegaumēt precīzu uzbrukuma gaitu, jo tas ir ļoti svarīgi diagnozes noteikšanā. Vairumā gadījumu pacients lēnām mostas līdz brīdim, kad ierodas ātrā palīdzība, bet parasti viņi ir apjukuši un dezorientēti. Papildus elektrolītu infūzijas ievadīšanai ārsts ņem asinis, lai izmērītu pretepilepsijas līdzekļu līmeni un noteiktu alkohola līmeni.
Ja nākamo dažu minūšu laikā notiek vēl viena lēkme, tiek runāts par status epilepticus, kam nepieciešama tūlītēja uzņemšana neatliekamās palīdzības telpā.
Epilepsijas aproce
Daudzi pacienti, kuri cieš no epilepsijas, valkā to, kas pazīstams kā epilepsijas aproce.Papildus tam, ka jūs esat epilepsijas slimnieks, tajā parasti tiek norādīti arī līdzekļi, ar kuriem jāārstējas uzbrukuma laikā, un citi dati, kas var būt svarīgi uzbrukuma ārstēšanā, piemēram, alerģijas. Tā ir sava veida ārkārtas ID karte, jo jūs to vienmēr varat nēsāt sev līdzi, un paramediķi vai neatliekamās palīdzības ārsti to var ātri redzēt.
Vai jūs varat vadīt automašīnu, ja Jums ir epilepsija?
Būtībā likums nosaka, ka cilvēkiem, kuri cieš no krampjiem, nav atļauts vadīt transportlīdzekļus, ja vien ir paaugstināts krampju risks ar apziņas traucējumiem vai mehāniskajām prasmēm. Tātad epileptiķiem jāatbilst dažiem nosacījumiem, lai tos varētu klasificēt kā piemērotus transportlīdzekļa vadīšanai. Pirmkārt, pacientam vismaz vienu gadu pēc krampjiem jābūt bez krampjiem. Turklāt jāpieņem, ka turpmāk vairs nebūs krampju, kas parasti ir iespējams tikai ar adekvātu zāļu terapiju profilakses veidā.
Principā cilvēkiem, kuri cietuši no krampjiem, sākotnēji tiek atņemta vadītāja apliecība uz trim līdz sešiem mēnešiem. Šis periods ir atkarīgs no tā, vai var identificēt skaidru izvairīšanās izraisītāju, piemēram, narkotisko vielu reibumu. Ja dažu gadu laikā notiek vairākas konfiskācijas, attiecīgajai personai var tikt neatgriezeniski atņemta vadītāja apliecība, kas lielākajai daļai cilvēku ir būtisks ikdienas un karjeras plānošanas samazinājums.
Epilepsija un alkohols - vai tie ir savietojami?
Cik lielā mērā atturēšanās no alkohola kā daļa no epilepsijas profilakses ir nepieciešama un saprātīga, daudzām neirologiem domā līdz pat šai dienai. No vienas puses, ir pierādījumi, ka palielināts patēriņš var darboties kā epilepsijas lēkmes izraisītājs. No otras puses, pastāv aizdomas, ka alkohola lietošana var būt arī iemesls cilvēkiem, kuri pieraduši pie maziem daudzumiem.
Tāpēc gadiem ilgi ir bijis grūti atrast vienotu vadlīniju alkohola ārstēšanai epileptiķiem. Daudzi speciālisti mēģina rast kompromisu starp šīm abām pusēm un iesaka, ka epileptiķi var patērēt nelielu daudzumu alkohola, ja viņi to jau ir pieraduši ikdienas dzīvē. Tomēr ir skaidrs, ka jebkurā gadījumā ir jāizvairās no pārāk liela alkohola patēriņa, jo tas nepārprotami palielina krampju risku.
Epilepsija un sports - vai tas ir iespējams?
Vairs nav noslēpums, ka sports pozitīvi ietekmē ķermeni un psihi. Tas attiecas arī uz epilepsijas slimniekiem, jo tas ne tikai uztur ķermeņa piemērotību, bet arī samazina depresijas risku. Bija pieņemts, ka fiziskās slodzes laikā ir paaugstināts risks, jo palielināts elpošanas ātrums var izraisīt epilepsijas lēkmi.
Šis fakts kopš tā laika ir lielā mērā nederīgs, un ir pierādīts, ka daudzas vielas, kas uzkrājas mūsu ķermenī fiziskās slodzes laikā, piemēram, pienskābe mūsu muskuļos, pat kavē lēkmes iespējamību.
Tomēr, izvēloties sportisko aktivitāti, jāpievērš uzmanība slimībai. Piemēram, jāizvairās no sporta veidiem, kuros pēkšņam uzbrukumam var būt bīstamas sekas, piemēram, niršana vai kāpšana. Turklāt jāizvairās no sporta veidiem, kas saistīti ar spēcīgu spēku uz galvu, kā tas ir boksa gadījumā. Ar šiem izņēmumiem vairums sporta veidu ir droši nodarbināti.
Epilepsija un kafija
Tāpat kā daudzas citas zāles, kafijā esošajam kofeīnam ir stimulējoša iedarbība uz smadzeņu nervu šūnām, kas var pazemināt krampju ierosināšanas stimula slieksni un tādējādi palielināt krampju rašanās risku. Tas, cik lielā mērā kafijai ir šī iedarbība, atšķiras arī atkarībā no patērētā daudzuma.
Parasti, tāpat kā alkohola gadījumā, kafijas patēriņu ieteicams uzturēt pēc iespējas zemāku. Tomēr, ja visu mūžu esat dzēris kafiju un jūsu ķermenis ir pie tā pieradis, ieteicams turpināt lietot kafiju nelielos daudzumos, jo ir zināms, ka izņemšana var darboties arī kā uzbrukuma izraisītājs.
Kāda ir epilepsijas ilgtermiņa ietekme?
Iespējams, ka biežākās epilepsijas ilgtermiņa sekas ir paaugstināts depresijas attīstības risks. Tagad mēs zinām, ka šo paaugstināto risku izraisa ne tikai paši krampji, bet arī tas, ka depresija var būt tiešs smadzeņu bojājumu rezultāts, kas pēc tam noved pie simptomātiskas epilepsijas. Tātad depresiju neizraisīs epilepsija, bet gan tās cēlonis.
Citas netiešas epilepsijas ilgtermiņa sekas ir zāļu terapijas blakusparādības. Tie galvenokārt ietver nogurumu, garastāvokļa svārstības un iespējamo atkarību.
Par laimi ļoti retas ilgtermiņa sekas var būt smadzeņu bojājumi ilgstošas epilepsijas lēkmes rezultātā. Īpaši tas attiecas uz tā dēvēto grand mal krampju, kas ilgst vairāk nekā 30 minūtes. Par laimi, mūsdienās to bieži var novērst, izmantojot ātru un efektīvu terapiju.
Epilepsija un migrēnas - kādas ir saites?
Pētījumos jau sen ir nenovērtēta saikne starp migrēnām un epilepsiju. Tikai pirms dažiem gadiem sākās šo divu slimību precīzas mijiedarbības izpēte un izpratne. Migrēna dažos gadījumos var notikt pirms epilepsijas lēkmes, un pēc tam to raksturo kā tā saucamo auru. Pat tiek uzskatīts, ka pati migrēna var darboties kā epilepsijas lēkmes izraisītājs.
Turklāt tiek pieņemts, ka epilepsijas, kas saistītas ar smagu migrēnas attīstību, var izsekot līdz uzmanības koncentrēšanai temporālās priekšējās daivas rajonā. Rezultātā arvien lielāka loma diagnozes noteikšanā ir izmeklējumiem par iespējamām migrēnām, kas ir daļa no anamnēzes (slimības vēsture).
Jūs varētu interesēt arī tēma: Migrēnas
Epilepsija un depresija - kādas ir attiecības?
Tagad ir daudz pētījumu, kas liecina, ka depresijas attīstības iespējamība epilepsijas slimniekiem ir ievērojami augstāka nekā pārējiem iedzīvotājiem. Šo faktu var saistīt ar vairākiem cēloņiem. No vienas puses, epilepsija daudziem slimniekiem ir saistīta ar lielu emocionālo stresu, jo viņi vienmēr baidās no kārtējā uzbrukuma.
Turklāt daudzām zālēm no pretepilepsijas līdzekļu klāsta ir tādas blakusparādības, ka tām var būt ļoti nomācoša iedarbība uz prātu un tādējādi arī palielināts depresijas attīstības risks. Jauni pētījumi arī parādīja, ka dažos gadījumos depresija rodas arī smadzeņu bojājumu dēļ, kas ir arī epilepsijas cēlonis, palielinot risku pacientiem ar simptomātisku epilepsiju.
Lasiet vairāk par tēmu: Depresijas simptomi
Vai epilepsija ir ārstējama?
Ārstējot epilepsiju, principā jānošķir divi dažādi terapeitiskie mērķi. Jebkuras epilepsijas ārstēšanas pamatmērķis ir bez krampjiem. Tas tiek panākts, ja pacienti divu gadu laikā nav piedzīvojuši jaunus krampjus. Mūsdienās šo mērķi var sasniegt aptuveni 80% pacientu. Precīzs epilepsijas veids ir īpaši nozīmīgs ārstēšanas prognozē.
Var pieņemt, ka izārstē epilepsiju, ja pacients lēnām ir pārtraucis lietot medikamentus un joprojām ir brīvs no krampjiem. Tomēr izārstēt ir iespējams tikai dažās epilepsijas formās. Vislielākās iespējas ir tām epilepsijas formām, kas izpaudās bērnībā un nav saistītas ar lieliem smadzeņu bojājumiem. Tiek uzskatīts, ka epilepsijas izārstēšanas iespējas, kas izpaudās tikai pieaugušā vecumā, ir ārkārtīgi nelielas. Lielākajai daļai pacientu visu mūžu jālieto profilaktiski medikamenti, lai saglabātu krampjus.
Bērnu epilepsija
Tāpat kā pieaugušajiem, epilepsijas formas bērniem tiek sadalītas idiopātiskās, parasti ar ģenētisko fonu, un simptomātiskās formās. Simptomātiskas epilepsijas pamatā galvenokārt ir izmaiņas smadzeņu garozā, iekaisuma slimības vai komplikācijas dzemdību laikā. Bērniem tie ir saistīti ar paaugstinātu attīstības traucējumu risku un pat ar smagiem neiroloģiskiem traucējumiem.
Idiopātiskām epilepsijām parasti ir mazāk komplikāciju attīstības ziņā. Piemēram, bērni ar ģeneralizētu epilepsiju, kas ietekmē visas smadzenes, parasti neuzrāda nekādas novirzes un to var viegli kontrolēt ar medikamentiem. Turpretī idiopātiskā fokālā forma, kuras pamatā ir tā sauktais epilepsijas fokuss, dažiem pacientiem izraisa novirzes skolā. Tas galvenokārt attiecas uz valodas attīstību un koncentrēšanās spējas traucējumiem.
Visiem bērniem, kuriem diagnosticēta epilepsija, jāsaņem atbilstoša terapija, lai samazinātu attīstības traucējumu risku. Turklāt ir īpaši svarīgi veikt plašu diagnostiku, ja ir aizdomas par epilepsijas lēkmi, īpaši bērniem, jo papildus faktiskajai epilepsijas slimībai ir arī daudzi citi cēloņi, piemēram, iekaisuma procesi, kas var izraisīt lēkmi un pareizu. Nepieciešama terapija.
Papildinformāciju lasiet arī: Bērna epilepsija.
Epilepsija zīdaiņiem
Principā epilepsijas lēkmes risks jaundzimušajiem ir ļoti zems. Tomēr tas mainās, ja bērni piedzimst priekšlaicīgi. Apmēram katram desmitajam priekšlaicīgi dzimušam bērnam ir krampji pirmo 24 stundu laikā. Šīs krampji ir apkopoti kopīgajā terminā jaundzimušo krampji. Pazīstamākās epilepsijas formas, kas rodas pirmā dzīves gada laikā, ir:
- agrīnā miokloniskā encefalopātija
- Othara sindroms
- Rietumu sindroms
- Draveta sindroms.
Iemesls paaugstinātai krampju iespējamībai priekšlaicīgi dzimušiem zīdaiņiem ir tāds, ka viņiem ir lielāks komplikāciju risks dzemdību laikā, kas var izraisīt pastiprinātu asiņošanu vai skābekļa trūkumu. Tas var izraisīt smadzeņu bojājumus, kas pēc tam var izraisīt krampjus.
Citi jaundzimušo krampju cēloņi ir:
- Trauma
- Smadzeņu infarkti
- Infekcijas
- Metabolisma traucējumi
- Smadzeņu kroplības
Atkarībā no tā, kurš no šiem faktoriem ir uzbrukuma cēlonis, tiek pieņemta atšķirīga prognoze. Tomēr kopumā var teikt, ka apmēram pusei jaundzimušo ar krampjiem normāla attīstība notiek, izmantojot atbilstošu terapiju. Tomēr trešdaļai mazuļu kādā dzīves brīdī attīstīsies hroniska epilepsija.
Lasiet vairāk par tēmu: Krampji zīdainim
Febrila krampji
Febrila krampji ir īsi epilepsijas lēkmes, kas rodas pēc pirmā dzīves mēneša un rodas saistībā ar paaugstinātu ķermeņa temperatūru kā daļu no infekcijas. Ir svarīgi, lai infekcija neietekmētu centrālo nervu sistēmu un ka pirms drudža nebūtu notikuši krampji. Ar biežumu Eiropā aptuveni 2–5% biežākais krampju veids bērnībā ir febrilas lēkmes. Tie ir saistīti arī ar paaugstinātu atkārtošanās risku - aptuveni 30%.
Epilepsijas attīstības risks febrilu krampju rezultātā bērnībā ir salīdzinoši zems, bet nedaudz lielāks nekā pārējiem iedzīvotājiem. Aplēstajā riskā ir nozīme febrilu krampju skaitam, epilepsijas ģimenes anamnēzei un vecumam pēdējās lēkmes laikā.
Lasiet vairāk par tēmu: Febrila krampji