nekroze
Kas ir nekroze?
Nekroze attiecas uz patoloģisku, t.i., patoloģisku šūnu, šūnu grupu vai audu iznīcināšanu. DNS sabrūk un uzbriest šūnā. Šūnu plīsumi un šūnu komponenti tiek atbrīvoti, kas izraisa iekaisumu apkārtējos audos. Nekrozi var izraisīt daudzi dažādi ietekmējoši faktori, piemēram, ārkārtēja temperatūra, toksīni, asinsrites traucējumi, radiācija, infekcijas ar patogēniem vai mehāniskas ietekmes. Nekrotiskos audus vai nu aizstāj ar sākotnējiem audiem (dziedē), vai arī tiek izveidoti rētaudi.
Vienlaicīgi simptomi
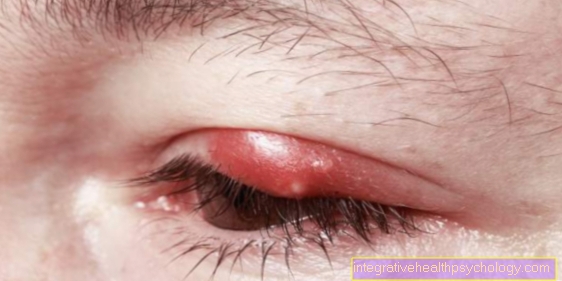
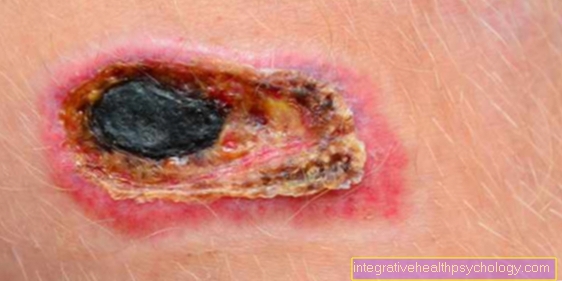
Galvenais nekrozes simptoms ir ārēji redzama dzeltenīgi melna ādas krāsa. Papildus šim parasti ļoti iespaidīgajam simptomam var rasties arī citas sūdzības, kas apstiprina aizdomas.
Nekrozes gadījumā šūnu nāve un pārsprāgšana noved pie iekaisuma mediatoru, piemēram, audzēja nekrozes faktora (TNF), atbrīvošanās. Tas noved pie iekaisuma reakcijas apkārtējos audos. Tas var izraisīt sarkanīgu pietūkumu, sāpes, necaurlaidību un siltuma sajūtu ap nekrozi. Patogēnu, piemēram, baktēriju, iekļūšana var sašķidrināt nekrozi un atbrīvot brūču izdalījumus un strutas. Ja patogēni izplatās asins sistēmā un tiem ir sistēmiska iedarbība uz ķermeni, var rasties arī drudzis, drebuļi, slikta dūša un vemšana. Pēdējos simptomus var novērot jo īpaši ar iekšējo orgānu, piemēram, žultspūšļa, aizkuņģa dziedzera vai papildinājuma (papildinājums), nekrozi.
Sāpes
Tas, vai un cik stipras sāpes rodas ar nekrozi, ir atkarīgs no cēloņa un attiecīgā pacienta. Akūtas nekrozes gadījumā, piemēram, pēkšņas asinsvadu oklūzijas dēļ kājā vai vēdera dobuma orgānu nekrozes dēļ skartajā zonā parasti ir stipras sāpes. Galvenais iemesls ir akūts skābekļa trūkums. Hroniski progresējošu slimību gadījumā vai ar nekrotisku spiediena čūlu sāpes bieži ir tik vieglas, ka nekrozi pat nepamana. Tas galvenokārt ir saistīts ar faktu, ka nekroze sākas ļoti lēni, un pacientiem bieži ir samazināta ādas sajūta (piemēram, diabēta gadījumā).
Nekrozes cēloņi
Nekrozi var izraisīt aseptiska un septiska iedarbība.
Aseptikā galvenokārt ietilpst mehāniskie notikumi, asinsrites traucējumi, radiācijas bojājumi, indes un termiskās izmaiņas (piemēram, apsaldējumi). Asinsrites traucējumi rodas, piemēram, no diabēta, smēķēšanas, alkohola lietošanas, ģenētiskiem faktoriem vai ilgstošas medikamentu lietošanas.
Septisko nekrozi izraisa infekcijas ar patogēniem, piemēram, baktērijām, vīrusiem un sēnītēm. Katrs no minētajiem cēloņiem individuāli izraisa šūnu bojājumus. Šūna reaģē uz ietekmējošo faktoru un uzbriest. Šūna pārsprāgst un šūnu komponenti tiek atbrīvoti. Tie izraisa iekaisumu apkārtējos audos, kas noved pie iekaisuma faktoru izdalīšanās. Tas izraisa audu pietūkumu un ievainojumus. Iekaisuma faktori var izraisīt arī citu šūnu nāvi, kas palielina nekrozi.
Spiediena čūlas nekroze
Dekubīta čūla ir slikti dziedējoša brūce, ko izraisa nekustīgums un nepietiekama pozīcija. Spiediena čūlas parasti novēro pacientiem, kas guļ ar gultu. Tie galvenokārt atrodas aizmugurē, kas rada paaugstinātu spiedienu, piemēram, astes kaula līmenī. Pastāvīgs spiediens rada nepietiekamu teritorijas piegādi asinīm un tādējādi arī skābeklim. Audi kļūst skābi (skābi) un veidojas nekrozes. Bieži spiediena čūla netiek savlaicīgi pamanīta, un rodas tā saucamās čūlas (dziļas brūces). Jo ilgāk spiediens tiek pakļauts spiediena spiedienam, jo lielāks ir brūces diametrs un dziļums. Tā kā spiediena čūla nedzīst ļoti labi, ir īpaši svarīgi pagriezt gultas režīma pacientus ik pēc dažām stundām, lai sasniegtu optimālu novietojumu.
Lasiet vairāk par šo tēmu vietnē: Spiediena čūla
Nekroze osteohrondrozes dissekānu dēļ
Osteohondrozes diskānu gadījumā locītavu veidojošie kaulu audi mirst, kas vēlāk var izraisīt kaula fragmenta un blakus esošā locītavas skrimšļa atdalīšanos. Osteohondroze bieži rodas bērniem un pusaudžiem, un to, iespējams, izraisa traumatiskas ietekmes vai pēkšņa attiecīgās locītavas lietošana (piemēram, bieža lekt). Visbiežāk tiek ietekmēta ceļa locītava, jo tas parasti ir pakļauts vislielākajam stresam. Osteohondrozes diskānu terapija ir atkarīga no pacienta vecuma, stadijas, locītavas un attiecīgajiem anatomiskajiem stāvokļiem.
Lasiet vairāk par šo tēmu vietnē: Osteohondrozes diskāni
Nekroze pēc starojuma
Ar jatrogēnu (medicīniski izraisītu) starojumu, piemēram, audzēju terapijā, jonizējošais starojums var izraisīt tā saucamo radiācijas nekrozi vai radionekrozi. Tomēr par radiācijas nekrozi runā galvenokārt tad, ja tā ietekmē veselos audus, jo audzēja audi apzināti mirst un tāpēc nav uzskatāmi par komplikācijām. Jonizējošais starojums var sabojāt šūnu DNS, izraisot to nāvi un izraisot nekrozi. Ir svarīgi, lai šāda radionekroze varētu notikt ļoti novēloti, dažreiz tikai gadus pēc apstarošanas.
diagnoze
Diagnostikas process ir atkarīgs no nekrozes atrašanās vietas. Ja tā ir ārēja nekroze, piemēram, ādas nekroze, ārsts var veikt diagnozi pēc rūpīgākas izpētes. Turklāt brūce tiks nosmērēta, lai redzētu, vai nekrozē nav patogēnu. Tomēr, ja nekroze ir iekšēja, piemēram, kaulu vai orgānu nekroze, ir nepieciešams attēlveidošana. Šim nolūkam parasti tiek veikta MRI (magnētiskās rezonanses tomogrāfija) vai CT (datortomogrāfija). Pirmos iespaidus un iespējamo diagnozi var veikt arī, veicot skartās vietas ultraskaņu. Tomēr specifiskāks ir sarežģītāks attēlveidošana.
Nekrozes stadijas
Nekrozes gadījumā medicīnā nav vispārīgas klasifikācijas atbilstoši posmiem. Parasti izšķir pēc nekrozes veida un atrašanās vietas. Piemēram, spiediena čūla ir sadalīta četros dažādos posmos (saskaņā ar EPUAP). Šeit liela loma ir brūces dziļumam un noteiktu struktūru iesaistīšanai. Nekrozes diabētiskās makroangiopātijas ("diabētiskās pēdas") kontekstā arī iedala dažādos posmos, kā norāda Vāgners un Ārmstrongs, un, piemēram, šeit spēlē arī esoša infekcija. Kaulu nekrozes gadījumā ARCO klasifikācija ir sadalīta septiņos posmos. Jo īpaši tiek ņemti vērā diagnostikas kritēriji.
Nekrozes un gangrēnas atšķirības
Nekroze apraksta šūnu nāvi kā reakciju uz tādām kaitīgām ietekmēm kā indes, infekcijas vai nepietiekama piegāde. Tas var ietekmēt atsevišķu šūnu vai visu šūnu kopas. Nekrozes tiek sadalītas tā saucamajās “koagulācijas nekrozēs” (koagulācijas nekrozes) un “kolikokācijas nekrozēs” (sašķidrināšanas nekrozes). Koagulācijas nekroze var attīstīties audos, kas bagāti ar olbaltumvielām, ar proteīnu denaturēšanu (struktūras iznīcināšanu).
Gangrēna apraksta īpašu koagulācijas nekrozes formu. Tas nozīmē, ka nekroze ir sava veida jumta termins dažādiem nekrotiskiem procesiem. Gangrēna savukārt ir sadalīta sausā un mitrā gangrēnā. Kaut arī sausa gangrēna šķiet ļoti nogrimusi un izžuvusi, tāpēc to dēvē arī par “mumificētu” vai ādainu, mitra gangrēna ir nedaudz sašķidrināta, spīdīga, strutaina un smirdoša. Iemesls ir baktēriju imigrācija un pavairošana, kas caur vielmaiņas produktiem sašķidrina gangrēnu. Vēl viena īpaša forma ir tā dēvētais gāzes ugunsgrēks, kurā gangrēnas infekcija ar klostridijām (klostridija perfringens) noved pie gāzveida baktēriju toksīnu veidošanās.
Ārstēšana / nekrosektomija
Nekrotiskie audi ir miruši, kas nozīmē, ka tie nekādā gadījumā nevar dziedēt. Tomēr var notikt pārveidošanās, nekrozei nokrītot vai noņemot, un jauni audi atkal aug. Īpaši tas ir iespējams, ja orgāns ir ļoti dalāms, piemēram, zarnās. Ādas nekrozes gadījumā dziedināšanas procesam parasti ir nepieciešams ārējs atbalsts.
Šim nolūkam atmirušo ādu (nekrozi) noņem, lai novērstu tās izplatīšanos un radītu vietu audiem, kas varētu izaugt atpakaļ. Šo procesu sauc arī par nekrosektomiju vai necrektomiju. To veic vai nu ķirurģiski, vai arī izmantojot mīkstinošus želejas, skābu ūdeni vai pat ādu ēšanas tārpus. Papildus nekrozektomijai ņem arī nekrozes uztriepi, lai pārbaudītu, vai tā nav inficēta ar patogēniem. Var veikt terapiju, kas piemērota attiecīgajam baktēriju vai sēnīšu tipam. Ir iespējama arī zāļu terapija ar pretiekaisuma līdzekļiem un asinsriti uzlabojošām zālēm.
Papildus medicīniskajai ārstēšanai ir svarīgi arī aizsargāt nekrotisko zonu un tādējādi atbalstīt dziedināšanas procesu. Piemēram, pacientam nevajadzētu apgulties uz skarto zonu, bet atvieglot to. Pietiekams vingrinājums var arī paātrināt procesu, jo tas uzlabo asins plūsmu.
Dziedēšanas / prognozes ilgums
Līdzīgi kā sāpes, dziedināšanas laiks un nekrozes prognoze ir ļoti atkarīga no situācijas un pacienta. Ļoti virspusējas nekrozes gadījumā dažu nedēļu laikā pēc cēloņa novēršanas ir iespējams patstāvīgi dziedēt. Tomēr, ja nekroze ir progresējusi, ir svarīgi konsultēties ar ārstu. Pēc tam prognoze galvenokārt ir atkarīga no pacienta veselības stāvokļa.
Dekubīts bieži var pilnībā dziedēt ar pietiekamu atpūtu un pastāvīgu atvieglojumu. Tomēr tas var ilgt vairākas nedēļas vai mēnešus, jo brūces bieži nonāk ļoti dziļi un slikti dziedē. Asinsrites traucējumu izraisītas nekrozes gadījumā, piemēram, smēķētājiem un diabēta slimniekiem, dziedināšana galvenokārt ir atkarīga no tā, vai šie pacienti var novērst attiecīgos apstākļus, kādos nekroze radusies. Prognoze un atkārtošanās risks ir cieši saistīts ar riska faktoru. Piemēram, smēķētājiem ir ļoti svarīgi atmest smēķēšanu, un diabēta slimniekiem ir svarīgi regulāri kontrolēt cukura līmeni asinīs un pēc iespējas labāk cīnīties pret šo slimību.
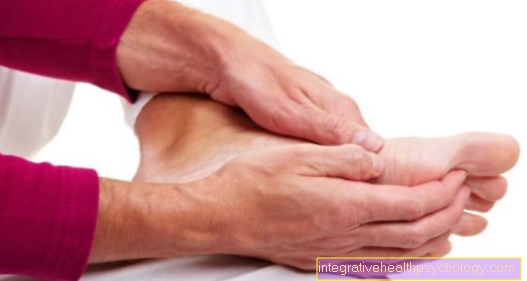
Pēdas / pirksta nekroze
Pēdas un jo īpaši kāju pirksti ir ļoti izplatītas ķermeņa vietas, kuras ietekmē nekroze. Iemesls tam ir tas, ka tie atrodas ļoti tālu no ķermeņa centra un tāpēc ir ļoti pakļauti asinsrites traucējumiem.
Lasīt vairāk sadaļā: Asinsrites traucējumi kājās
Pēdu un purngalu nekroze ir īpaši izplatīta saistībā ar tā saukto "smēķētāja kāju" un "diabētisko pēdu". Abos gadījumos ir samazināta asiņu plūsma uz kājām un tādējādi nepietiekama skābekļa padeve. Pirmkārt, tiek ietekmēti pirksti. Ja nekroze turpinās, tā izplatās pa pēdu uz apakšstilbu. Ja diabēts tiek vāji kontrolēts, apakšstilbā bieži rodas atsevišķi nekrozi.
Vēl viens izplatīts nekrotisko pirkstu cēlonis ir hipotermija vai apsaldējumi. Pēdas un kāju nekrozes terapiju veic, atjaunojot adekvātu asinsriti. Ja tas nav iespējams vai ja nekroze jau ir pārāk progresējusi, iespējams, būs jā amputē atbilstošā ķermeņa daļa.
Papēža nekroze
Papēža nekrozi izraisa tā saucamā spiediena nekroze. Tie galvenokārt ir sastopami cilvēkiem guļus stāvoklī un nav ļoti mobili, un tos sauc arī par spiediena čūlām. Piemēram, guļot uz muguras, pastāvīgs spiediens uz aizmugurējo papēdi. Piegādājošie asinsvadi tiek izspiesti, un audi netiek pietiekami piegādāti ar skābekli, kas vēlāk noved pie nekrozes.
Papēža spiediena nekroze ir iespējama arī citos apstākļos, piemēram, pastāvīgi stāvot vai braucot ar ratiņkrēslu. To ārstē, atbrīvojot skarto zonu. Atkarībā no tā, cik progresēja nekroze, un vai jau ir izveidojušās dziļas brūces (čūlas), var būt nepieciešama ādas pārklāšana.
Ahileja cīpslas nekroze
Ahileja tendinīta vai Ahileja cīpslas asinsrites traucējumu gadījumā cīpslas daļas var nomirt. Šāda nekroze izpaužas ar smagām sāpēm un ierobežotu mobilitāti. Ahileja cīpslas nekrozi parasti diagnosticē ar MRI, kur mirušā zona ir balta. Ārstēšanu veic ar ķirurģisku atdalīšanu, t.i., nekrotisko cīpslu šķiedru noņemšanu. Atkarībā no slimības apjoma un ķirurģiski izveidotā vielas defekta, var būt nepieciešams stiprināt Ahileja cīpslu ar citām ķermeņa muskuļu cīpslām (piemēram, plantāra cīpslu).
Astes kaula nekroze
Līdzīgi kā papēžu nekroze, visbiežākais audu nogrimšanas uz pakauša iemesls ir arī spiediena nekroze. Tā kā gulētie pacienti nedēļām ilgi guļ uz muguras un pārvietojas tikai nedaudz, radinieku, medmāsu vai to personāla pozicionēšana vai mobilizācija ir absolūti nepieciešama.
Pastāvīgs spiediens uz astes kaulu izraisa nekrotisku pārveidošanos skābekļa trūkuma dēļ. Ilgtermiņā tas noved pie dziļas un slikti dziedējošas brūces (čūlas). Jo īpaši coccyx, šāda brūce var iegūt ārkārtējus izmērus un būt pacienta dzīvībai bīstama. Iemesls ir tas, ka čūlai ir augsts infekcijas risks, un tajā pašā laikā starp ādu un kauliem gandrīz nav audu, tāpēc bieži tiek novērota tās iesaistīšanās.
Nekroze no brūcēm
Dažādi mehānismi var izraisīt brūču nekrozi. Tomēr kopumā tas notiek reti. Viena iespēja ir tāda, ka ādas bojājums var izraisīt asins piegādes traucējumus un tādējādi nepietiekamu skābekļa piegādi.
Iespējama arī nekroze, ko izraisa tādu patogēnu kā baktēriju imigrācija. Baktērijas izraisa asinsvadu trombozi (trombu veidošanos) un samazinātu asins plūsmu.
Vēl viena iespēja ir tāda, ka mehāniskā iedarbība, kas izraisīja brūci, jau ir izraisījusi nelielu šūnu nekrozi. Tas atbrīvo iekaisuma mediatorus un nogalina vairāk šūnu, ļaujot nekrozei izplatīties. Īpaši apdraudēti ir cilvēki ar novājinātu vai nomāktu imūnsistēmu.
Ādas nekroze
Ādas nekroze ir daudz biežāka nekā kaulu vai orgānu nekroze. Tie galvenokārt rodas spiediena čūlu, asinsrites traucējumu vai apsaldējuma veidā. Visām šīm formām ir kopīgs fakts, ka audi netiek pietiekami piegādāti ar skābekli. Šūnas kļūst skābas, mirst un galu galā pārsprāgst.
Nekrozes cilvēkiem kļūst redzamas tikai tad, kad audos mirst veseli šūnu agregāti. Ārēji nekrozes parādās dzeltenīgi pelēcīgi melnā krāsā un parasti ir ļoti sausas un nogrimušas (ādainas). Turklāt bieži ir apkārtējo audu iekaisums, kas pēc tam sarkana, uzbriest, kļūst silts un sāp. Pati nekroze galvenokārt ir sāpīga skābekļa trūkuma dēļ. Tomēr bieži pacients to nepamana, jo nekroze progresē ļoti lēni vai ir samazināta sajūta.
Ādas nekrozi ārstē, ķirurģiski to ablējot un tradicionāli ārstējot brūces. Turklāt parasti tiek nozīmēta antibiotiku terapija un pretiekaisuma līdzekļi.
Īpaša ādas nekrozes forma ir nekrotizējošs fascīts, ko izraisa baktērijas. Ja tas notiek dzimumorgānu reģionā, to sauc par Furnera gangrēnu.
Femorālās galvas nekroze
Femorālās galvas nekrozes gadījumā, ko sauc arī par augšstilba galvas nekrozi, augšstilba kaula galvas kaulaudi mirst. Femorālās galvas nekroze parasti ir asinsrites traucējumi. Iemesls ir tas, ka augšstilba kaula galva ir ļoti sarežģīta un to piegādā dažādi mazi asinsvadi. Nekroze parasti rodas sporādiski (nejauši), bet arī var rasties traumatisku notikumu (negadījumu) rezultātā vai tādu apstākļu kontekstā, kas samazina asins plūsmu, piemēram, diabēts, alkoholisms vai smēķēšana. Ciskas kaula galvas nekroze izpaužas kā sāpes, kas atkarīgas no stresa cirkšņā, kas tomēr rodas arī miera stāvoklī.
Femorālās galvas nekroze parasti tiek diagnosticēta ar MRI (magnētiskās rezonanses tomogrāfija). Terapija galvenokārt ir atkarīga no pacienta vecuma un ikdienas vajadzībām. Gūžas locītavu bieži aizstāj ar protēzi, tā saukto gūžas TEP, kas pilnībā novērš nekrozi, bet nav tik izturīga kā oriģinālais gūžas un pēc aptuveni 15 līdz 20 gadiem tā ir jāmaina no jauna. Jaunākiem pacientiem ir arī citas iespējas, piemēram, nekrozes urbšana vai nekrozes aizstāšana ar ciskas šūnām no ciskas kaula. Mazāk progresējošai augšstilba kaula galvas nekrozei ir iespējama arī zāļu terapija ar zālēm, kas stimulē asinsriti.
Ciskas kaula galvas nekroze var attīstīties arī Perta slimības kontekstā, to nevajadzētu sajaukt.
Lasiet vairāk par šo tēmu vietnē: Femorālās galvas nekroze
Nekroze uz pirksta
Līdzīgi kā pirkstiem un pēdām, arī cilvēka pirksti atrodas ļoti tālu no ķermeņa centra. Tādēļ tos īpaši skar nekroze. Arī šeit svarīga loma ir hipotermijai un apsaldējumam. Traukiem, kas piegādā pirkstus ar asinīm un skābekli, ir mazs diametrs, un tāpēc tie ir īpaši jutīgi.
Papildus diabētam, kam ir īpaši svarīga loma kājās un pēdās, jo īpaši smēķēšana ir pirkstu nekrozes riska faktors. Smēķēšana dažādos veidos samazina asinsriti un ilgtermiņā noved pie ekstremitāšu nekrozes.
Retāk citi asinsrites traucējumi, piemēram, "Raynaud sindroms", var būt atbildīgi arī par nekrotiskiem pirkstiem.
Aseptiska nekroze
“Aseptiski” attiecas uz septiskiem faktoriem, piemēram, baktērijām, vīrusiem, sēnītēm un prioniem. Tāpēc aseptiska nekroze var rasties jebkurā ķermeņa aseptiskajā daļā.
Tomēr medicīnā aseptiskā nekroze ir sava veida jumta termins kaulu nekrozei, ko parasti izraisa asins plūsmas samazināšanās. Iespējamie cēloņi ir ilgstoša terapija ar kortizonu vai bifosfonātiem, ķīmijterapija, starojums, darbs saspiesta gaisa apgabalos, sirpjveida šūnu anēmija, Gošē slimība vai sistēmiskā sarkanā vilkēde (SLE). Asinsvadi, kas piegādā kaulus, sašaurinās vai aizveras, un kauls mirst. Tipiskas sūdzības ir sāpes un ierobežota mobilitāte. Kaulu nekroze ir sadalīta dažādās smaguma pakāpēs, un attiecīgais nekrozes medicīniskais nosaukums ir ļoti atkarīgs no skartās kaula sadaļas.
Lasiet vairāk par šo tēmu vietnē: Kaulu nekroze
Muskuļu nekroze
Izšķir išēmisku un jatrogēnu muskuļu nekrozi. Išēmija ir nepietiekama skābekļa piegādes audos stāvoklis. Išēmiskās muskuļu nekrozes gadījumā asinsvadi, kas piegādā muskuļus, parasti tiek aizsprostoti vai bojāti. Skābekļa trūkums muskuļos var izraisīt tā saukto nodalījuma sindromu. Šūnu pietūkums noved pie muskuļa sašaurināšanās fascijas iekšpusē. Tā rezultātā citi trauki tiek izspiesti un rodas stipras sāpes. Jatrogēna muskuļu nekroze var rasties intramuskulāru injekciju rezultātā.
Celulozes nekroze
Zobu mīkstums atrodas zoba iekšpusē un satur nervus un asinsvadus, kas piegādā zobu. Celulozes nekrozes gadījumā zobu pulpa kļūst iekaisusi, piemēram, baktēriju iebrukuma dēļ. Tas noved pie to pietūkuma, kas izraisa spiedienu uz asinsvadiem un stipras sāpes (spiediens uz nerviem). Samazināta asins plūsma uz mīkstumu noved pie nepietiekamas skābekļa piegādes un šūnu nāves (nekroze). Celulozes nekrozi ārstē, urbjot atvērtu zobu. Tas samazinās spiedienu un atjaunos asinsriti.
Smaganu nekroze
Smaganu nekroze parasti notiek nekrotizējoša čūlaina gingivīta (NUG) vai nekrotizējoša čūlaina periodontīta (NUP) veidā, un tai nepieciešama steidzama ārstēšana, pretējā gadījumā pastāv risks, ka infekcija izplatīsies kaulos.
Atšķirībā no NUG, kurā tiek skartas tikai smaganas (smaganas), NUP infekcija jau ir pārnestas uz periodonta (paradoncija), un tāpēc tā ir attīstītāka un draudošāka.
Abas slimības izpaužas kā pēkšņas, stipras sāpes, čūlas, asiņošana un sarkanīgi pelēka krāsas maiņa. Smaganu nekrozi var novērst ar atbilstošu mutes dobuma higiēnu, izvairoties no tabakas patēriņa un stiprinot imūnsistēmu.
Nekroze žokļa kaulā
Priedes nekrozi izraisa žokļa kaula nāve, kas nozīmē, ka parasti, skatot mutes dobumu, tā ir atvērta un redzama. Priedes nekrozi izraisa, piemēram, žokļa kaula iekaisums vai ievainojums, un tā bieži nedziedē ļoti labi. Īpaši pēdējos gados arvien aktuālāka ir priežu nekrozes jatrogēna (ar medicīnu saistīta) attīstība. Piemēram, radiācijai un ķīmijterapijai ir liela loma vēža ārstēšanā, izraisot kaulu nekrozi. Bisfosfonāti, ko lieto osteoporozes gadījumā, var izraisīt arī žokļa nekrozi, tāpēc tos galvenokārt izraksta paliatīvajā medicīnā.
Vairāk par tēmu lasiet šeit: Ar bifosfonātiem saistīta kaulu nekroze















.jpg)
.jpg)