Impingmentā sindroma operācija
ievads
Pleca trieciena sindroma gadījumā ir sašaurināta telpa starp pleca jumtu un apakšstilba galvu. Sakarā ar šo necaurlaidību šajā telpā esošās struktūras un mīkstie audi, piemēram, cīpslas, muskuļi vai bursa, tiek satverti, kas izraisa stipras sāpes un ievērojamus kustību ierobežojumus pleca locītavā.
Termini plecu sasprindzinājuma sindroms vai pleca-rokas sindroms tiek izmantoti arī slimības sinonīmi.
Gūžas locītavas operāciju jomā parādās arī termins impingment sindroms, kas attiecas uz telpas sašaurināšanos starp gūžas locītavas ligzdu un galvu vai augšstilba kaula kaklu.

Kad man nepieciešama operācija?
Slimības agrīnajā stadijā bieži vien ir pietiekami rūpēties par skarto plecu, izvairīties no liekā darba un izvairīties no smagu priekšmetu pacelšanas. Tajā pašā laikā, izmantojot konservatīvas ārstēšanas metodes pretsāpju un pretiekaisuma līdzekļu veidā (ziedes, šļirces vai tabletes), fizioterapiju, aukstuma terapiju un elektroterapiju, kā arī mērķtiecīgu muskuļu apmācību, simptomus var uzlabot.
Operācija ir nepieciešama, ja neskatoties uz konservatīvu terapiju, sāpes un ierobežota mobilitāte rokā un plecā saglabājas vai pastiprinās vairākus mēnešus. Sakarā ar to, ka sašaurinātajām struktūrām un mīkstajiem audiem nav atvieglojumu, plecu locītavas rajonā rodas papildu bojājumi un iekaisums. Sliktākajā gadījumā plecus stabilizējošās muskuļu grupas muskuļi vai cīpslas (rotatora aproce) var saplēst un tādējādi veikt operāciju, kas steidzami nepieciešama.
Papildu informācija par šo tēmu:
- Impingmentācijas sindroma terapija
- Fizioterapija impingmentācijas sindromam
Operatīvā terapija
Vispārīgi
Ārstējošais ārsts izšķir slimības I un II pakāpi, kurā pēc aptuveni pusgada līdz gada konservatīvām terapijas formām ārstēšana jāklasificē kā neveiksmīga un ir cīpslas bojājums, ko izraisa tā sauktais akromioniskais spurs, un III stadija, kas ir stadija. nepilnīgs pārrāvums.
Ķirurģiskā procedūra a subakromālā sašaurinājuma sindroms, tā kā sauc arī impingmentācijas sindromu, to sauc par subakromiālu dekompresiju (dekompresija = izplešanās).
Attiecībā uz šo dekompresiju atkarībā no pamatcēloņa ir dažādas pieejas operācijai. Mērķis ir novērst sašaurinājumus pleca locītavā, lai cīpslas materiāls vai mīkstie audi vairs netiktu saspiesti.
Darbības jomā tiek nošķirti:
- Akromioplastika pēc Neera (= Défilé - pagarinājums)
Principā saprot ar subakromiālās telpas paplašināšanos ar supraspinatus cīpslas dekompresiju. Mērķis ir radīt vairāk vietas mīksto audu pārvietošanai zem pleca jumta. Lai to panāktu, no akromiona apakšējās daļas tiek noņemta neliela kaula daļa. Acromioplastiku, iespējams, var veikt artroskopiski. Akromioplastiku var izmantot gan rotatora aproces bojājumam, gan nebojātam rotatora aprocei. Sīkākus šīs procedūras skaidrojumus atradīsit zemāk. - Korektīva operācija, kas var būt nepieciešama pēc lauzta kaula uz sadzijušās augšstilba galvas.
- Kalcēta perēkļa ķirurģiska noņemšana rotatora aprocei (tendinitis calcarea). Sabiezēta un iekaisusi bursa, kas atrodas uz rotatora aproces, tiek daļēji vai pilnībā noņemta. Parasti to veic kopā ar akromioplastiku (skatīt iepriekš).
Iecelšana pie plecu speciālista

Es labprāt jums ieteiktu!
Kas es esmu?
Mani sauc Karmena Heinza. Esmu ortopēdijas un traumu ķirurģijas speciālists Dr.s.
Plecu locītava ir viena no sarežģītākajām cilvēka ķermeņa locītavām.
Tāpēc pleca (aproces aproces, impingmentācijas sindroma, pārkaļķota pleca (tendinoze calcarea, bicepsa cīpsla utt.) Ārstēšanai nepieciešama liela pieredze.
Es konservatīvi ārstēju visdažādākās plecu slimības.
Jebkuras terapijas mērķis ir ārstēšana ar pilnīgu atveseļošanos bez operācijas.
Kurā terapijā ilgtermiņā tiek sasniegti vislabākie rezultāti, var noteikt tikai pēc visas informācijas apskatīšanas (Pārbaude, rentgena, ultraskaņas, MRI utt.) jānovērtē.
Jūs varat mani atrast:
- - jūsu ortopēdiskais ķirurgs
14
e pie as
Tieši uz tiešsaistes tikšanās kārtību
Diemžēl pagaidām ir iespējams norunāt tikšanos tikai ar privātiem veselības apdrošinātājiem. Es ceru uz jūsu sapratni!
Jūs varat atrast vairāk informācijas par sevi Karmenā Heinzā.
Subakromiālā dekompresija
Subakromiālā dekompresija ir īpaši apskatīta zemāk.
Pleca jumts sastāv no divām daļām, aizmugurējās kaulainās daļas, ko sauc par acromionu, un priekšējās saišu daļas, koraco-acromial saites. Rotatoru aproces cīpslas un mīkstie audi atrodas subakromiālajā telpā, kas plecu locītavā veido tuneļveidīgu telpu. Šis "tunelis" ir ar vienu subakromālā sašaurinājuma sindroms pārāk šaurs un ir jāpaplašina.
Attālums starp stumbra galvu un acromiona apakšējo virsmu medicīniski pazīstams kā acromiohumēriskais attālums. Parasti ir jāgarantē vismaz 10 mm attālums. Šo vietu var palielināt, noņemot uz leju vērsto "kaula degunu" uz akromiona.
Ja agrāk parasti plecu jumta priekšējā daļa tika noņemta, tagad to parasti veic bez. Ja tā sauktā "abatmenta", saites priekšējās daļas, pilnībā trūkst, apakšstilba galva var slīdēt uz augšu.
Ķirurģisko procedūru var veikt, izmantojot gan artroskopisko (artroskopisko subakromiālo dekompresiju, kas pazīstams arī kā ASD), gan atvērto tehnoloģiju (OSD = atvērta subakromiālā dekompresija).
Artroskopiskā subakromiālā dekompresija - ASD - notiek kā daļa no pleca locītavas spoguļošanas, kas tiek veikta vienlaikus. Parasti jums ir nepieciešami tikai 2-3 mazi ādas griezumi, apmēram 1 cm gari, kuros ievieto īpašus instrumentus. Ķirurgs var locītavā ievietot kameru, ar kuras palīdzību viņš var tieši identificēt un noņemt kaulainās struktūras, kas izraisa sašaurināšanos. Izmantojot skuvekli, tiek noslīpēta daļa no akromiona apakšējās virsmas ar īpašu rotējošu instrumentu komplektu.
Izteiktāku klīnisko attēlu gadījumā parasti ir vēlama atklāta terapija. Šeit var noņemt lielākus kaulu saknes un vienlaikus noņemt arī jebkādas saaugumus. Ja nepieciešams, ķirurgs var noņemt arī locītavas daļas (kaulu daļas, cīpslas vai bursas daļas) un / vai gludās locītavas virsmas. Atklātā subakromiālā dekompresija - OSD - notiek ar ādas griezumu aptuveni 5 cm. Tā kā pacientam ir lielāks stress, šī procedūra ir saistīta ar ilgāku uzturēšanos slimnīcā.
Ja ir iespējams atšķirt divus operācijas veidus, ASD parasti ir labāks nekā OSD. ASD galvenā priekšrocība ir tā, ka tā ir mazāk invazīva. Izmantojot šo variantu, procedūru parasti var veikt ambulatori, t.i., pacients operācijas dienā var iziet no slimnīcas.
Pēc katra veida operācijas tiek izrakstīta plaša fizioterapija, kuras laikā ir svarīgi atrast labu līdzsvaru starp locītavas pārāk agru pārslodzi un pārāk ilgas locītavas imobilizēšanu, kas abiem var ilgtermiņā negatīvi ietekmēt dziedināšanas procesu. Jo lielāka operācija, jo lēnāk jāuzsāk locītavas mobilizācija un parasti tas ilgst ilgāk, līdz skartais plecs var atgūt pilnīgi normālu mobilitāti un atbrīvojumu no sāpēm.
Sīkāku informāciju varat atrast nodaļā: Subakroma dekompresija
Pirms operācijas tiek veikts impingmentācijas sindroma rentgenstūris
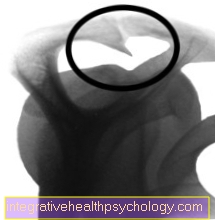
Spur pirms operācijas
Īpaša rentgena attēla attēls (izejas skats), kurā zem pleca jumta var redzēt sašaurinošu spuru.
Pleca rentgena attēls pēc spirāles noņemšanas
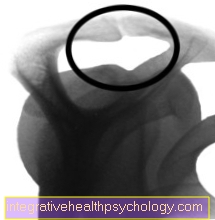
Pēc operācijas
Tas pats rentgenstūris pēc artroskopiskās operācijas pēc spirāles noņemšanas.
Vai man nepieciešama vispārēja anestēzija?
Ja nepieciešama ķirurģiska procedūra, to parasti veic, izmantojot vispārēju anestēziju. Pa to laiku pacients tiek novietots sēdus stāvoklī ("pludmales krēsla stāvoklis") un nav informēts par operāciju.
Izmantojot šo anestēzijas metodi, pilnībā tiek izslēgta apziņa un sāpju sajūta, un procedūras laikā pacientu nevar uzrunāt. Retos gadījumos var izmantot vietējo vai reģionālo anestēziju (skalēna bloka vai plexus anestēzija). Šeit nervu šķiedru saišķi kaklā un paduses zonā tiek ievadīti ar anestēzijas līdzekli. Pacients ir pie samaņas un viņu var uzrunāt jebkurā laikā. Šo anestēzijas formu parasti izmanto kombinācijā ar vispārēju anestēziju vai īslaicīgai sāpju novēršanai.
Vispārīgu informāciju par vispārējo anestēziju var atrast šeit: Vispārējā anestēzija - procedūra, riski un blakusparādības
Operācijas ilgums
Operācija parasti ilgst 30-45 minūtes.
Atklātu iejaukšanās gadījumā un pleca locītavas sarežģītas sagatavošanas gadījumā, piemēram, izteiktu saaugumu gadījumā locītavā, operācijas laiks var palielināties līdz vairākām stundām. Procedūra tiek veikta vispārējā anestēzijā. Ārstēšanai kopumā jāplāno vismaz viena diena, jo anestēzijai parasti seko novērošanas periods. Stacionārā uzņemšanas gadījumā jums vajadzētu gaidīt 2-4 dienas.
Cik sāpīga ir šāda operācija?
Ja operācija tiek veikta vispārējā anestēzijā, pacients šajā laikā nejūt sāpes un ir arī bezsamaņā.
Pirmoreiz pēc procedūras pretsāpju zāles ļauj plecam gandrīz nesāpīgi pārvietoties. Agrīna kustība ir ļoti svarīga, lai novērstu salipšanu vai atjaunošanos, kas prasa daudz vietas. Pēc dažām dienām sāpēm vajadzētu mazināties tādā mērā, lai varētu iztikt bez sāpju medikamentiem.
Jums var būt interesē arī šī tēma: Vingrinājumi pret muskuļu saīsināšanu impingmentā sindroma gadījumā
Hospitalizācija
Operāciju impingmentācijas sindromam var veikt stacionārā vai ambulatorā stāvoklī.
Ambulatorā operācija tiek plānota tikai ar uzturēšanos slimnīcā operācijas dienā, slimnīcu var atstāt tajā pašā dienā. Ja rodas komplikācijas, var ieteikt uzturēšanos ārpus dienas. Ambulatorā ārstēšana būtu jāapsver tikai tad, ja kāds ir pieejams ikdienas aktivitāšu atbalstam pēc izrakstīšanas un ja ir neliela mobilitāte, lai ierastos slimnīcā pēcpārbaudes vai vēlāku komplikāciju gadījumā.
Ar šo ārstēšanu parasti tiek plānota 2 naktis ķirurģiska iejaukšanās.
Izlasiet arī mūsu tēmu: Cīpslas pieķeršanās impingmentā sindromā
Operācijas riski
Parasti operācija vienmēr ir saistīta ar noteiktiem riskiem.
Visi cilvēki vispārējo anestēziju neizdzīvo vienlīdz labi, un tās laikā noteikti var rasties komplikācijas. Tomēr tie nav specifiski, bet attiecas uz katru ķirurģisko procedūru un tiek apspriesti ar ārstu pirms operācijas sākuma.
Pēc operācijas ķirurģiskās brūces var inficēties. Tā kā operācijas laikā ievainojuma sindromam tiek veikti tikai mazi iegriezumi, infekcijas attīstības risks tiek klasificēts kā zems.
Risks, ko nevar atstāt bez ievērības, ir tāds, ka, neskatoties uz operāciju, cīpslas bojājumi saglabāsies un radīsies plaisas. Tāpat, neskatoties uz operāciju, cita starpā var rasties jauns impingmentācijas sindroms, kas saistīts ar sabiezētu bursu vai citām iekaisuma sabiezinātām struktūrām plecu zonā.
Pēc operācijām, imobilizējot pacientu, jāņem vērā paaugstināts trombozes risks, bet to var novērst ar medikamentiem, ja pacients tiek imobilizēts ilgāku laika periodu.
Lasiet vairāk par šo tēmu vietnē:
- Pēcoperācijas trombozes profilakse
- Pēcoperācijas komplikācijas
Operācijas priekšrocības un trūkumi
Pirms tiek apsvērta ķirurģiska terapija, pleca locītavas sindroms sākotnēji jāārstē ar sāpju medikamentiem, muskuļu relaksāciju, imobilizāciju un pretiekaisuma līdzekļiem.
Ja šīs ārstēšanas laikā simptomi saglabājas vai ja attēlveidošanas testos ir diagnosticēts izvirzīts kauls vai saplīsusi cīpsla, operācija ir ārstēšanas iespēja, lai paplašinātu locītavu telpu, lai mazinātu simptomus vai rekonstruētu cīpslu.
Viena no paplašināšanās priekšrocībām ir tā, ka simptomi neatkārtojas uzreiz, kad pacients tiek pakļauts atjaunotam stresam (tomēr nevar izslēgt atjaunotu impingences sindromu), jo locītavu telpā ir pietiekami daudz vietas un ir noņemtas ierobežojošās struktūras. Tas neattiecas uz sāpju mazinošu / pretiekaisuma terapiju pēc uzlabošanas. Tas var ātri izraisīt atkārtotas sāpes.
Tomēr operatīvs pasākums vienmēr rada zināmu risku, un terapija ir daudz sarežģītāka nekā medikamentu lietošana. Ķirurģiska ārstēšana ir ieteicama, ja citas pieejas nedod pastāvīgu simptomu atbrīvošanos un, neskatoties uz konservatīvu terapiju, atkārtojas.
Jums varētu būt interesē arī šī tēma: Fizikālā terapija impingmentācijas sindromam
Pēcaprūpe
Pēc operācijas roku sākotnēji vajadzētu turēt uz vietas. Tam parasti ir piemērota siksnas pārsējs, kurā apakšdelms ir atbalstīts un tādējādi imobilizēts plecs. To nedrīkst lietot ilgāk par 3 dienām, un viegla kustība pleca locītavā parasti tiek ieteikta jau nākamajā dienā pēc operācijas.
Stacionārās ārstēšanas gadījumā kustību vingrinājumi tiek veikti ar fizioterapeitu palīdzību, kas ļauj locītavu mobilizēt agrīnā stadijā. Tas ir paredzēts adhēziju novēršanai, kā arī samazina trombozes risku. Nākamās 2-3 nedēļas galvenā uzmanība jāpievērš regulārai fizioterapeitiskai ārstēšanai, ko var papildināt ar sāpju mazinošiem un pretiekaisuma līdzekļiem (NPL). Tam seko rehabilitācijas pasākumi, kuru mērķis ir stiprināt plecu muskuļus un tādējādi nodrošināt pareizu locītavas vadīšanu.
Fizioterapeitiskā turpmākā ārstēšana ietver, no vienas puses, tā saucamās pasīvās kustības, kuras fizioterapeits veic vadībā, no otras puses - pēc noteikta sagatavošanās laika - aktīvās kustības, kuras pacients pats veic fizioterapeitiskā vadībā.
Turklāt ir iespējama pēcapstrāde, izmantojot motoru kustības sliedi (= CMP). Kamēr pacients sēž krēslā, plecu novieto uz elektriski darbināmas kustības sliedes un tiek uzsākta nesāpīga pleca kustība. Parasti pacientiem ārstēšana ar CMP ir patīkama. Kustības sliedi var regulēt nepārtraukti un atbilstoši jūsu individuālajam mērogam.
Tūlīt pēc operācijas tiek veikti dzesēšanas pasākumi (krioterapijas pasākumi), lai mazinātu sāpes un, galvenais, mīksto audu pietūkumu. Turklāt sāpju mazinātājus un dekongestantus var izrakstīt individuāli pēc nepieciešamības.
Cik ilgs laiks prasa visu dziedināšanu?
Pēc operācijas nepieciešama plaša fizioterapeitiskā pēcpārbaude un, iespējams, rehabilitācija.
Ja dziedināšanas process ir labs, pacients jau pēc dažām dienām var veikt vieglas, ikdienas aktivitātes (piemēram, pacelt krūzi). Var paiet vairākas nedēļas līdz vairāki mēneši, līdz plecu locītavas mobilitāte tiek pilnībā atjaunota. No vienas puses, svarīga loma ir pacienta profesionālajai un privātajai situācijai, no otras puses, tas ir atkarīgs arī no tā, cik smagi plecs tika bojāts pirms operācijas.
Ja vēlaties atgriezties sportā, jums jācenšas veikt apzinīgu rehabilitāciju, jo ievainojums vai slimība bieži tiek saistīta ar iesaistīto muskuļu spēka un koordinācijas zaudēšanu. Īpaši piesardzīgi, vadot automašīnu, ir jābūt labai pleca kustībai bez sāpēm. Ārstējošais ārsts kopā ar pacientu izlemj, kad viņš varēs veikt citas darbības.
















.jpg)