Miozīts
pārskats
Miozīts ir viens iekaisuma slimība no muskuļu audiem. To var izraisīt visdažādākie cēloņi, bet parasti tas ir viena cēloņa rezultāts Autoimūna slimība. Miozīti rodas galvenokārt saistībā ar citām slimībām, bet kopumā tie ir radinieki reta klīniskā aina Starp miljonu iedzīvotāju gadā ir reģistrēti tikai 10 slimības gadījumi. Visizplatītākās slimības formas ir Polimiozīts, Dermatomiozīts un Iekļaušanas ķermeņa miozīts. Bieži vien tāds ir iekaisums no Muskuļu audi ar Saistaudu iekaisums socializēts.
Lasiet vairāk par apakšformām zem mūsu īpašajām tēmām:
- Polimiozīts
- Dermatomiozīts
galvenais cēlonis
Bieži nevar precīzi noteikt esošā miozīta cēloni. Šajā gadījumā runā par vienu idiopātisks Miozīts. Iekš Polimiozīts un Dermatomiozīts, divi visizplatītākie klīniskie attēli šajā jomā, ir autoimūnas starpniecības slimības procesi, tā sauktie Autoimūnas slimības. Imūnsistēma uzbrūk paša ķermeņa šūnām ar savām aizsardzības šūnām un tādējādi noved pie to iznīcināšanas. Tā rezultātā skartie audi kļūst iekaisuši.
Muskuļus var iesaistīt vispārējās sistēmiskās infekcijās vai iekaisumos, kā arī iekaisuma procesos saistaudos. Ja miozīts tiek iedarbināts no ārpuses, tas notiek baktēriju, vīrusu vai Parazīti. Piemēram, slimība, kas īpaši paredzēta miozīta attīstībai lepra, Gonoreja (sifiliss) un stingumkrampjiem vai parazitāras invāzijas ar Šistosomas un Trihinellaskas abi ir tārpi. Tomēr kopumā minētās platības Eiropas platuma grādos notiek retāk. Bornholmas slimība tomēr tas var notikt arī šeit, jo izraisošie Cocksacki B vīrusi ir atrodami visā pasaulē. Miozīts var arī iedzimts Esi tāda izcelsme Minhmeijera sindroms. Bet arī šī īpašā iekaisuma muskuļu slimības forma ir jāuzskata par ārkārtīgi reti sastopamu tās nelielās izplatības dēļ.
Simptomi
Simptomi miozīts var attīstīties atkarībā no klīniskā attēla simetrisks vai vienkārši vienpusējs pārstāvēt. Tomēr tas iet kopā ar visām formām pieaugošs spēka zaudējums un muskuļu vājums, kā arī Sāpes muskuļos roku rokā. Simptomu intensitāte ir atkarīga no iekaisuma pakāpes. Bez pretiekaisuma ārstēšanas var arī muskuļu deģeneratīvie procesi iznāk redzamajā muskuļu distrofija pārstāvēt. Tā kā var tikt ietekmēti visi visa ķermeņa muskuļi, lokalizācija rīklē un rīkles muskuļos var izraisīt tā pārmērīgu veidošanos Apgrūtināta rīšana un aizsmakums nāc.
Ja pamata slimība ir deģeneratīva, tāpat kā Minhmeijera sindromā, šūnas var pārveidot. Šajā retajā gadījumā tā būs Kalcija sāļi glabājas skartajās šūnās un noved pie Muskuļu pārkaulošanās (Miozīts ossificans). Tādas Šūnu kalcifikācija mazākā mērā var attīstīties citās miozīta formās. Pamatā iekaisuma procesi rada stresu skarto audu šūnām. Sakarā ar pastāvīgu šūnu sadalīšanos un uzkrāšanos, tas var Metaplāzijas, tas ir, notiek izmaiņas šūnas struktūrā. Tas galu galā var izraisīt a deģenerācija audu - ļaundabīgs audzējs.
Diagnoze
Miozīta diagnoze parasti ir sarežģīta, jo ir grūti atšķirt dažādas klīniskās bildes. Klīniskajiem simptomiem jābūt orientējošiem, jo tie var sniegt norādes par iekaisuma veidu un lokalizāciju. Tomēr lielākā daļa miozīta ir Ložņu slimībako pamana tikai vēlu. Tas palielina pastāvīgu izrietošu bojājumu attīstības risku. Principā pārbaudes ārsts trīs diagnostikas rīkiko var izmantot: a Laboratoriskā izmeklēšana, elektromiogrāfija (EMG; Spriegojuma mērīšana muskuļos) un a Muskuļu biopsija (invazīva procedūra, kurā tiek noņemti muskuļu audi.
Laboratoriskā izmeklēšana: Pārbaudot laboratoriskos parametrus pacienta asinīs, galvenā uzmanība tiek pievērsta fermentiem, kas uzkrājas muskuļu šūnās un tiek atbrīvoti, kad šūnas ir bojātas. Vissvarīgākais enzīms ir Kreatīna kināze (CK) .Turklāt citi parametri, piemēram, laktātdehidrogenāzes aktivitāte, no Aldolase un aspartāta aminotransferāzes līmenis asinīs. Vispārējas iekaisuma pazīmes kā paaugstināts C reaktīvais proteīns, palielināts leikocītu skaits asinīs vai viens pagarināts BSG tiek arī reģistrēti, bet tikai pierāda iekaisuma klātbūtni. Summa Mioglobīns, noteiktu skeleta muskuļu olbaltumvielu, var arī noteikt un iekļaut diagnozē. Tomēr vērtība neko nesaka par bojājuma vietu, tikai tas, ka muskuļu šūnas ir pazudušas. Ja ir aizdomas par inficēšanos ar patogēniem, ir iespējams noteikt ķermeņa izveidotās antivielas pret patogēnu un tādējādi norādīt uz esošo infekciju vai izmantot PCR (Polimerāzes ķēdes reakcija) pavairot patogēna DNS un parādīt to tādā veidā, lai būtu iespējams precīzi identificēt datoru. Miozītam raksturīgās antivielas, kas dažiem pacientiem veidojas slimības gaitā, vairumā gadījumu nav pārliecinošas nozīmes, jo tos lieto arī citās slimībās, piemēram, alveolu iekaisumā (Alveolīts) vai locītavu iekaisums (artrīts).
Elektromiogrāfija (EMG): Ar EMG pārbaudāmā muskulī ievieto divas sīkas adatas. Adatas vada elektrību un mēra Izmaiņas spriedzē muskuļu audos. Izmaiņas notiek Reģistrēts un novērtēts atpūta un spriedze. Lielākajai daļai pacientu ar miozītu ir redzami modeļi, kas automātiski nav slimības pierādījums. Tomēr EMG ir nesarežģīta pārbaude, ar kuras palīdzību var rasties indikācija turpmākai diagnostikai. Turklāt var veikt elektroneurogrāfiju, kurā Nervu vadīšanas ātrums un Muskuļu reakcijas laiks tiek izmērīts. Šeit ar uzlikto elektrodu palīdzību tiek satraukts nervs un tiek pievērsta uzmanība muskuļu saraušanai, ko var iedarbināt. Vienlaicīgus nervu bojājumus vai citas slimības var pierādīt vai izslēgt, kam ir liela nozīme diferenciāldiagnozē (citas slimības ar atbilstošiem simptomiem).
Muskuļu biopsija: Tā kā muskuļu biopsija ir invazīva pārbaude jāplāno intervences vieta. Parasti to veic, izmantojot MRI (magnētiskās rezonanses attēlveidošana). Biopsiju nevajadzētu veikt vietā, kurai iepriekš bijusi EMG. Adatu caurduršana noved pie vietējo šūnu nāves, ko retrospektīvi vairs nevar atšķirt no miozīta. Kad ir atrasta īstā vieta biopsijai, Biopsija (biopsēti audi) gaismas mikroskopiskā pārbaude ir pierādītas miozīta vispārējās iezīmes, taču var novērot arī audu izmaiņas, kas raksturīgas dažādām formām. Var redzēt abus raksturīgā veidā Muskuļu šķiedras zudumi (mirušās / nekrotiskās muskuļu šķiedras), kā arī reģenerētās muskuļu šķiedru daļas un tipiskās iekaisuma pazīmes - Audu infiltrācija (Imigrācija) caur iekaisuma šūnām. Ja slimības aktivitāte ir zema, diagnozi var padarīt grūtāku, ja trūkst vai ir grūti atrast šūnu pazīmes.
Miozīta antivielas
Kopš Miozīts viena no iekaisuma skeleta muskuļu slimībām, ko var izraisīt autoimūna reakcija, t.i., paša ķermeņa aizsardzības sistēmas kļūdaina reakcija pret paša organisma struktūrām, tāpēc ir iespējams noteikt noteiktas antivielas skarta pacienta asinīs.
Šīs antivielas ir daļa no imūnsistēmas, un tās sauc B limfocīti un ir vērsti pret - šeit miozīta gadījumā - skeleta muskuļu kultūras struktūrām, tā sauktajiem antigēniem, autoimūnas slimības kontekstā. Miozīta gadījumā tiek nošķirti miozītam raksturīgās un miozīta izraisītās antivielas.
Pirmie ir atrodami aptuveni 15-50% pacientu asins serumā, un tos var izmērīt, ņemot asins paraugu.
Miozītam raksturīgās antivielas galvenokārt ietver antivielas pret tRNS sintetāzēm, piemēram, Jo-1 antivielas, PL-7 antivielas, EJ antivielas vai KS antivielas. Ar miozītu saistītās antivielas ietver t.i. anti-Mi-2, anti-SRP un anti-Pm-Scl.
Visizplatītākās klīniskās bildes
Polimiozīts
Polimiozīts ir tāds retākā forma bieži sastopamās iekaisuma muskuļu slimības. Biežāk tas notiek divās pacienta dzīves fāzēs: bērnībā un pusaudža vecumā no 5 līdz 14 gadiem un progresējošā pieaugušā vecumā no 45 līdz 65 gadiem. Polimiozīts skar vidēji divreiz vairāk sieviešu nekā vīriešu. Klīniski slimība sevi galvenokārt parāda simetrisks muskuļu vājums apgabalā Pleca-kakla josta un gurns - muskuļi, kas atrodas tuvu rumpim. Vājās vietas attīstās salīdzinājumā ar iekļaušanas ķermeņa miozītu diezgan ātri, nedēļu vai mēnešu laikā. Muskuļu spēka trūkums to var izraisīt sāpīga slikta stāja Nāc cauri Rētas no iekaisušām muskuļu sekcijām līdz Locītavu neatbilstība. Audu paraugs, kas ņemts caur biopsiju, norāda starp muskuļu šķiedrām Imigrētas iekaisuma šūnas ieslēgts Polimiozīta slimības process vēl nav pilnībā izprasts. Tomēr tiek pieņemts, ka tas ir a Autoimūna slimība akti. Atšķirībā no dermatomiozīta, tas notiek tikai ar tiešu ķermeņa šūnu reakciju, nevis caur atbilstošajiem proteīniem.
Vairāk par šo tēmu lasiet vietnē: Polimiozīts
Dermatomiozīts
Neņemot vērā vecumu, dermatomiozīts rodas biežāk nekā polimiozīts. Tāpat kā polimiozīta gadījumā, var novērot vecumam raksturīgu uzkrāšanos. Sievietes tiek skartas biežāk nekā vīrieši. Starp simptomiem, kas ietekmē skeleta muskuļus, dermatomiozītā parādās izmaiņas ādā. Uz ķermeņa vietām, kuras pakļautas gaismai, veidojas ceriņu krāsas izsitumi (eritēma), tāpēc radās nosaukums purpursarkana slimība. Āda kļūst pārslaina, īpaši vietās, kas atrodas virs locītavām, piemēram, pirkstos, elkoņos un ceļgalos. Kā daļu no izsitumiem var būt augšējo plakstiņu pietūkums, kas pacientam piešķir baltu izteiksmi. To var pastiprināt zvīņainas ādas rētas.
Aprakstītās izmaiņas var parādīties vairāk vai mazāk spēcīgi. Ja tiek veikta muskuļu biopsija, paraugā var identificēt perivaskulāras iekaisuma šūnas, kas apņem asinsvadus. Atbilstošās šūnas arī savāc starp atsevišķiem muskuļu šķiedru saišķiem (starpfascikulāri). Perifērās muskuļu šķiedras sašaurinās attiecībā pret pārējo saišu. To sauc par perifaskulāru atrofiju. Patomehānisms (slimības process) balstās uz autoimūnu reakciju, kas vērsta pret muskuļiem esošajiem kapilāriem (mazākajiem traukiem). Tiem uzbrūk un tos sabojā paša organisma iekaisuma proteīni (piemēram, imūnglobulīni). Tā rezultātā muskuļu šķiedras vairs nevar tikt piegādātas un mirst.
Notiek lokāla nekroze (šūnu nāve) un asinsvadu tromboze (asinsvada nosprostojums ar asins recekli / trombu) - muskuļu šķiedru saišķos samazinās spēks un galu galā nokalst. Ļaundabīgs audzējs ir attīstības cēlonis vairāk nekā ceturtdaļā dermatomiozīta slimību. Arī šeit ķermenis veido vielas, kas ir vērstas gan pret audzēju, gan veseliem ķermeņa audiem.
Lasiet vairāk par šo tēmu vietnē: Dermatomiozīts
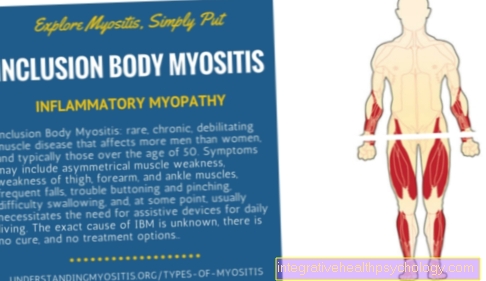
Iekļaušanas ķermeņa miozīts
Iekļaujošā ķermeņa miozīts ir hroniska, progresējoša, iekaisuma, deģeneratīva slimība. Cēloņsakarības process organismā vēl nav precīzi noskaidrots, taču ir aizdomas par iekaisuma un deģeneratīvo faktoru mijiedarbību. 75 procentos gadījumu tas ietekmē vīriešus un galvenokārt rodas pēc 50 gadu vecuma. Kurss ir diezgan pakāpenisks - dažreiz var paiet mēneši vai gadi, līdz parādās pirmie klīniskie simptomi. Vispirms pacienti pamana problēmas kāpt pa kāpnēm vai piecelties no sēdus stāvokļa. Raksturīgas ir arī grūtības noturēt stingru saķeri vai pat būtībā. Simptomus izraisa progresējošs apakšdelma un augšstilba muskuļu vājums. 60% slimnieku ziņo par grūtībām norīt, jo arī muskuļi ir nepieciešami, lai to varētu ietekmēt iekaisums. Preparāts, kas izgatavots no biopsijas, atgādina polimiozītu. Var redzēt imigrētas iekaisuma šūnas un iegremdētas šķiedru šķiedras. Turklāt audos ir ieslēgumi, tā sauktie ¨rimmed vacuoles¨ (angliski: framed vacuoles; vacuole = šūnu pūslīši). Inklusācijas ķermeņi satur dažādas olbaltumvielu struktūras, α-amiloīdus un tau proteīnus. Šie savienojumi tiek izmantoti arī citās deģeneratīvās slimībās, piemēram, Alcheimera slimība, atrast.
Īpašas klīniskās bildes
Minhmeijera sindroms (Fibrodysplasia ossificans progressiva): Ar a iedzimts ģenētisks defekts kas ietekmē skeleta muskuļu attīstību, rodas tā sauktais Minhmeijera sindroms. Tas notiek gadu gaitā Kalcija sāļu uzglabāšana muskuļu šūnās un rezultātā pārkaulošanās no muskuļiem. Sākot ar kakla zonu, slimība progresē uz augšu uz leju uz priekšu, pār plecu reģionu rokās un bagāžniekā. Tā kā pašlaik nav pierādīta terapijas iespēja, nemaz nerunājot par dziedināšanu, tā nāk Termināļa skatuve slimība Elpošanas muskuļu pārkaulošanās un tādējādi uz apgrūtināta elpošana, līdz Nosmakšana. Tā kā vairums pacientu paliek bezbērni un nenodod gēnus, Minhmeijera sindroma izplatība ir ļoti ierobežota.
Bornholmas slimība (Epidēmiskā pleirodinija): epidēmiskā pleirodinija ir a pleiras iekaisuma slimība (Pleura), krūškurvja un vēdera muskuļi. To izraisa infekcija ar Cocksackie B vīrusu, kas ir enterovīrusu ģimenes loceklis. Ir simptomātiskas Sāpīga elpošana, viegls drudzis un a sarkans kakls. Sāpes rodas, iesaistot starpkoku muskuļus, muskuļus starp ribām, kas ir daļa no elpošanas muskuļiem.Bornholmas slimība var tiek pārraidīts no cilvēka uz cilvēku un noklusēs simptomus ar Pretsāpju līdzekļi apstrādāts.
Acs miozīts
Arī miozīts uz acs acs miozīts sauc, ir idiopātisks (tas ir, notiek bez zināma iemeslaAcu muskuļu iekaisums.
Tā ir viena no trešajām visbiežāk sastopamajām acu kontaktligzdas slimībām, un tā rodas tūlīt pēc acs iesaistīšanās Hipertireoze un limfoproliferatīvās slimībās.
Precīzs acs miozīta cēlonis vēl nav pilnībā noskaidrots, pastāv aizdomas, ka tā ir autoimūna reakcija, tas ir, paša ķermeņa aizsardzības sistēmas nepareiza reakcija, kas maldīgi atpazīst un apkaro noteiktas šūnu struktūras kā svešas.
Visbiežāk tiek skartas sievietes jaunībāVidējais sākuma vecums: 34 gadi), kurā simptomi biežāk ir vienpusēji (skarta tikai viena acs) nekā divpusēji:
- izvirzīts acs ābols
- Konjunktīvas pietūkums un iekaisums
- acu kustības atkarīgas sāpes
- Acu kustības ierobežojumi un no tā izrietošie redzes traucējumi (piemēram, dubultā redze).
Acu muskulis, ko visbiežāk ietekmē, ir vidējais taisnais muskulis (Mediālais taisnās zarnas muskulis), kas parasti acs ābolu pārvieto deguna virzienā. Acu miozītu parasti diagnosticē ar CT skenēšanu, un to ārstē, ņemot glikokortikoīdus (kortizons), lai iekaisums parasti izzustu vairāku dienu laikā bez sekām.
Miozīts ossificans
Termiņš "Miozīts ossificans"Ietilpst divi medicīnisko slimību paraugi.
No vienas puses, tas ir heterotropā pārkaulošanās Šī ir slimība, kas rodas dažādās ķermeņa daļās spontāni vai pēc traumas un operācijas Osifikācijas nāk.
No otras puses, termins "Miozīts ossificans“Arī reta iedzimta slimība - Miozīts ossificans progressiva. Tas ir iedzimts ģenētisks defekts, kura dēļ ķermeņa skeleta muskuļi pakāpeniski tiek pārveidoti kaulu audos. Tikai aptuveni 600 cilvēku visā pasaulē cieš no šīs iedzimtās slimības. Kaulu rekonstruēšanas iemesls ir nespēja labot bojātus skeleta muskuļus pēc triviāliem ievainojumiem vai traumām ar veseliem muskuļu audiem vai rētas audiem - to vietā tiek izmantoti kaulu audi.
Laika gaitā muskuļu sistēma kļūst arvien nedarbīgāka, un slimība kļūst dzīvībai bīstama, ja muskuļu pārkaulošanās dēļ tiek traucēti orgāni. (Piemēram, elpošanas funkcijas traucējumi, pateicoties pieaugošai starpkoku muskuļu un tādējādi arī krūškurvja pārkaulošanai)).
terapija
Dermatomiozīta un polimiozīta ārstēšana galvenokārt attiecas uz autoimūno slimību terapiju. Šeit ir Kortizons ievadīts, kas daļēji un daļēji nomāc imūnsistēmu Izlīdziniet iekaisumu ved, lai audi varētu atgūties. Tiek izmantotas salīdzinoši lielas devas, kuras ilgāku laiku pakāpeniski samazina. Efekts sākas atkarībā no pacienta pēc dienām līdz nedēļām, novēlotos gadījumos pēc 1-2 mēnešiem. Ilgstoša kortizona ievadīšana tomēr ir ar visdažādākajām Blakus efekti savienots, piemēram, Muskuļu sabrukšana, osteoporoze vai garīgās izmaiņas. Ja terapijai nav vēlamā efekta vai ja deva ir jāsamazina blakusparādību dēļ, papildus Citostatiskie līdzekļi kā tiek izmantoti metotreksāti, kuriem arī ir noteikta vieta audzēju ārstēšanā un papildus saspiež imūnsistēmu. Dāvana augstas devas imūnglobulīni var būt noderīga polimiozīta un dermatomiozīta gadījumā, bet ir īpaši pretrunīga iekļaujošā ķermeņa miozīta ārstēšanā. Papildus zāļu terapijai jūs varat fizioterapija un Darba terapija tiek izmantoti, lai saglabātu pārvietošanās brīvību un samazinātu muskuļu saīsināšanu (Kontrakcijas) novērst. Izteikta muskuļu vājuma gadījumā var būt nepieciešama turpmāka ārstēšana, izmantojot staigāšanas palīglīdzekļus vai ratiņkrēslus, paralīzes, muskuļu sacietēšanas vai ievainojumu gadījumā.
prognoze
Var palīdzēt regulāra terapija pa pusei pacients viens Polimiozīts var tikt veikta pilnīga dziedināšana. Pretējā gadījumā var panākt apstāšanos ar vairāk vai mazāk pastāvīgu muskuļu vājumu. Tomēr 20% gadījumu pastāv iespēja, ka, neraugoties uz sarežģīto terapiju, panākumus nevar reģistrēt.
Dermatomiozīts var arī izārstēt vai vismaz ierobežot ar atbilstošu terapiju. Audzēja ārstēšana, kas bieži ir slimības cēlonis, var izraisīt simptomu pastāvīgu uzlabošanos vai sekundārās slimības dziedināšanu.
Tā kā zāļu terapija ir a Iekļaušanas ķermeņa miozīts nav daudzsološs, izmantojot fizioterapiju un patstāvīgus vingrinājumus, ir jātiecas uz pastāvīgu kustību amplitūdu. Simptomus var mazināt arī vieglas izturības vingrinājumi un muskuļu izturības treniņš. Traucējošu rīkles muskuļu darbības traucējumu gadījumā logopēda apmeklējums var sniegt atvieglojumus, lai uzlabotu rīšanas grūtības. Tiek praktizētas noderīgas kustības vai pozas, kas atvieglo rīšanas procesu.