Mānijas terapija
Sinonīmi
Bipolāri afektīvi traucējumi, mānijas depresijas traucējumi, ciklotiija, depresija
Latviešu valoda: Garastāvokļa traucējumi, distimija, ātrs riteņbraukšana
definīcija
Tāpat kā depresija, mānija ir garastāvokļa traucējumi. Tas parasti ir ļoti moderns ("debesis augstu gavilē") vai retākā gadījumā kaitina (disforisks). Izšķir hipomanisko epizodi, psihotisko māniju un jauktās mānijas-depresijas epizodes.
diagnoze
Līdzīgi kā depresija, mānijas diagnozi parasti veic psihiatrs vai psihoterapeits, kurš ir pieredzējis šajā jautājumā. Atkarībā no simptomu nopietnības ārstēšanas nepieciešamību bieži var redzēt cilvēki, kas ir tuvu slimam cilvēkam.
Vissvarīgākie diagnozes noteikšanas instrumenti ir, no vienas puses, diagnostikas diskusija ar terapeitu un tā saucamās trešo personu anamnestiskās diskusijas. Tas nozīmē, ka tuvi cilvēki terapeitam stāsta par savu uztveri par slimības attīstību. (Simptomu sākums utt.) Šādas trešās puses anamnēzes īpaša nepieciešamība slēpjas pacienta apraksta neuzticamībā mainītā pašsajūtas dēļ.
Būtībā jāsaka, ka mānijas ārstēšana parasti ir ļoti sarežģīta. Tā kā daudzos gadījumos pacienti izjūt reālu pieaugumu, viņu laimi un pašnovērtējumu, viņi neredz nepieciešamību pašiem ķerties pie terapijas. Slimības laikā tuvie aprūpētāji parasti nevar uzturēt attiecības ar pacientu. Sliktākajā gadījumā tas var izraisīt arī agresīvu uzvedību
terapija
Pastāv trīs terapijas formas:
-
medicīniskā terapija
-
stacionārā terapija
-
Elektrokonvulsīvā terapija
Medicīniskā terapija
Mānijas epizodes ārstēšana ar narkotikām pēdējos gados ir progresējusi tiktāl, ka arī šeit, Vācijā, tika saņemti jauni apstiprinājumi. Iepriekšējos gados terapijā galvenokārt tika izmantoti tā sauktie garastāvokļa stabilizatori (karbamazepīns - piemēram, Tegretal®; valproīnskābe - piemēram, Ergenyl; litijs - piemēram, Hypnorex ®) un klasiskie antipsihotiskie līdzekļi (haloperidols - piemēram, Haldol ®). Galvenā problēma šeit tomēr bija dažkārt iepriekšminētās milzīgās blakusparādības. Zāles.
Tikai ar olanzapīna (Zyprexa®, Zyprexa® Velotab) apstiprinājumu terapijas iespējas mainījās.
Olanzapīns (Zyprexa ®) ir tā sauktais “netipiskais”, t.i., jauns neiroleptisks līdzeklis, kam galvenokārt raksturīgas ievērojami vājākas blakusparādības. Tas var uzlabot terapijas gatavību. Šeit nevajadzētu slēpt biežākās olanzapīna / Zyprexa blakusparādības. Olanzapīns / Zyprexa padara jūs izsalkušu. Vairumā gadījumu pacienti patiešām cieš no cukura un tauku izsalkuma. Attiecīgi daudzos gadījumos palielinās svars.
Varat arī izlasīt mūsu rakstu par Zyprexa® blakusparādībām.
Pretstatā normālai psihozes epizodes sākumdevai (aptuveni 10-20 mg), mānijas gadījumā jums jāsāk ar ievērojami lielāku devu (aptuveni 40 mg) un uzlabojuma ietvaros ļoti lēni jāsamazina deva.
Risperidons (Risperdal ®) kopš 2003. gada decembra ir arī oficiāli apstiprināts medikaments akūtas mānijas ārstēšanai. Pirmie rezultāti ar Risperdal ir ļoti daudzsološi.
Kvetiapīns (Seroquel ®) tika apstiprināts arī 2004. gada sākumā.
Litijs joprojām ir pamatots lietojums ikdienas klīniskajā praksē. Ja terapeits un pacients ir vienlīdz informēti par iespējamiem litija terapijas riskiem, šai narkotikai ir tāda priekšrocība, ka tā ir pierādīta vairākkārt dažādos pētījumos, lai izveidotu aizsardzību pret recidīvu. Tāpēc to lieto profilaksē, t.i., slimības jaunas fāzes profilaksē.
Augšējais Litija terapijas riski ir saistīti ar “intoksikācijas briesmām”, tas ir, ar pacienta saindēšanās risku. Ķermenis zināmā mērā var absorbēt litiju. Tomēr, ja ķermenī ir pārāk daudz litija, t.i., tā sauktais asins līmenis paaugstinās virs noteikta līmeņa (interesentiem:> 1,2 mmol / l), ķermenis reaģē ar saindēšanās simptomiem, kas ārkārtas situācijā var būt bīstami dzīvībai.
Tomēr, lai no tā precīzi izvairītos, zāļu saturs asinīs regulāri jānosaka terapijas sākumā, terapijas laikā un arī palielinot devu.
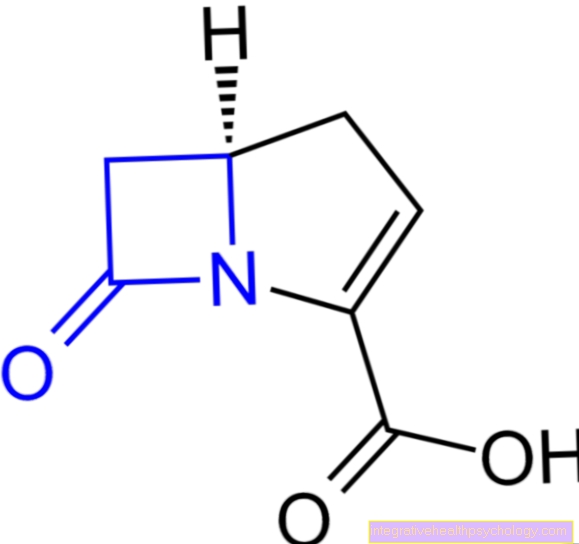
Valproīnskābe un karbamazepīns ir zāles, kuras faktiski aizņemas no epilepsijas terapijas (tā sauktie pretkrampju līdzekļi). Pēdējos gados tos bieži izmanto, kad litija terapija nav bijusi veiksmīga. Tomēr problēma tajā bija tā, ka daudzos gadījumos viņiem nebija īsta apstiprinājuma mānijas ārstēšanai, un tāpēc viņi bija “neierobežoti” un tādējādi pakļauti ambulatoriem ārstiem, kuri izliek sevi par risku maksāt soda naudu, ja veselības apdrošināšanas kompānijas pamanīja, ka Kaut arī zāles palīdz slimam cilvēkam, nav likumīgas atļaujas viņu ārstēt.
Tomēr kopš pagājušā gada vasaras Vācijā ir arī apstiprinājums valproiskābei, kas ir labi, jo eksperti to uzskata par pirmo izvēli noteiktām mānijas pasugām (mānijai ar psihotiskām īpašībām vai ātrai riteņbraukšanai).
Mania ārstēšanā ārkārtīgi svarīga loma ir zemas iedarbības neiroleptiskiem līdzekļiem (prometazīnam - piemēram, Atosil®, levomepromazīnam - piemēram, Neurocil®), kā arī benzodiazepīniem (piemēram, diazepāmam, oksazepāmam). Ir zināms, ka regulārā miega atjaunošana ir ārkārtīgi noderīga mānijas epizodes pārvaldībā. Tā kā abi iepriekš minētie Tos bieži lieto zāļu grupās, kurām ir sedatīvs efekts, t.i., tām ir slāpējoša un miegu izraisoša iedarbība (galvenokārt kombinācijā ar citām zālēm).
Stacionārie ieraksti
Tā kā pacienti nevēlas ārstēt pacientus, vairumā gadījumu nevar izvairīties no stacionāra uzņemšanas psihiatriskajā slimnīcā. Diemžēl šādos gadījumos var gadīties, ka cilvēks, kurš cieš no mānijas, neievēro noteiktos palātas noteikumus un pat atstāj palātu, neievērojot vienošanās. Ja rodas bīstama vai kaitīga rīcība, saskaņā ar likumā paredzētajiem noteikumiem pacientu var nodot uz aizsargātu palātu pat pret pacienta gribu. Termins “aizsargāts” nozīmē, ka pacients pats nevar atvērt durvis, lai izietu no palātas.
Elektrokonvulsīvā terapija
Retos gadījumos tas var, līdzīgi kā depresijaattīstīt izturību pret terapiju. Tas nozīmē, ka neviena no izvēlētajām terapijas metodēm nenoved pie panākumiem, t.i., simptomu uzlabošanās. Šajos gadījumos elektrokonvulsīvā terapija ir vēl viena, labi izpētīta iespēja, kā atbrīvot pacientus no šī mokošā stāvokļa. Lai izskaidrotu EKT:
ECT (elektrokonvulsīvā terapija):
Kurš nezina Džeka Nikolsona attēlus “dzeguzes ligzdā”, kad viņam tika doti viņa “elektrošoki”? Lielākā daļa pacientu ir pamatoti nemierīgi par šo, kā arī daudz dzirdēto un vēl apšaubāmāko informācijas avotu internetā.
Šeit ir patiesība, kāda tā tiek praktizēta šajā mūsu valstī.
Pirmkārt, anestēzists pacientam nonāk īsā anestēzijā ar muskuļu relaksāciju. Tad ārsts izmanto ECT ierīci, lai mākslīgi ierosinātu strāvu epileptiskais uzbrukums izprovocēja. Īsas anestēzijas dēļ šī procedūra pacientam nesatur stresu un nesāpīgi. Diemžēl šai metodei ir ļoti slikta reputācija (mūsdienās kļūdaini). Prātā ir pārāk skaidri redzami attēli no laika, kad šī metode joprojām tika izmantota gandrīz bez atlases vai kā sods, un bez anestēzijas. Pretēji izplatītajam uzskatam, šī metode nerada neatgriezenisku kaitējumu. Faktiski šo metodi var raksturot kā vienu no drošākajām un mazākajām blakusparādībām.
Biežākās blakusparādības ir: Koncentrācijas trūkums terapijas dienā iespējamais apjukums pēc pamošanās no anestēzija, galvassāpes un slikta dūša.
Mūsdienās ECT parasti izmanto (Vācijā) pacientiem ar smagu depresiju ar psihotiskiem simptomiem vai ar tā saukto katatonisko šizofrēniju (skatīt nodaļu šizofrēnija), kuriem zāļu terapija nerada pietiekamus uzlabojumus. Tas var uzlabot gandrīz 60% pacientu. Terapiju veic 8–12 sesijās, un to var nākties atkārtot pēc dažiem mēnešiem, jo, un to nevajadzētu slēpt, recidīvu biežumu pēc apmēram 6 mēnešiem var raksturot kā augstu.
Dažiem pacientiem recidīva laiks ir daudz īsāks, tāpēc, iespējams, nāksies izvēlēties uzturošo ECT. EKT sesijas šeit notiek noteiktos intervālos (1-4 nedēļas).